توصیههای داروساز در رابطه با
سندروم رینود
حمله رینود اغلب عروق انگشتان دست را درگیر میکند. در یک حمله تیپیکال، انگشتان به دلیل انقباض عروق، به طور ناگهانی سرد میشوند و پوست سریعا سفید و اصطلاحا رنگ پریده میشود. در ادامه رنگ انگشتان به بنفش و آبی درمیآید.
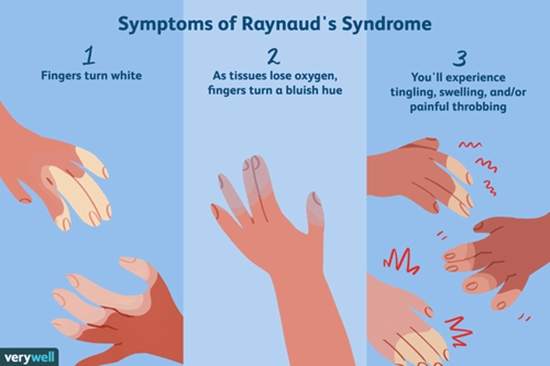
پدیده رینود[1] (RP) وضعیتی است که در آن بعضی عروق، به خصوص عروق ناحیه انگشتان دست و پا، در پاسخ به سرما و محرکهای احساسی، به صورت بیش از حد منقبض میشوند.
به طور معمول، عروقی که خون را به سمت پوست میبرند، در پاسخ به سرما، منقبض میشوند. به این پدیده Vasoconstriction میگویند. بدین ترتیب، جریان خونی به سمت پوست کاهش پیدا کرده، خون به سمت اندامهای داخلی هدایت میشود و دمای مرکزی بدن در حد نرمال و مناسب حفظ میشود. در مواقع گرما، همین عروق سطحی، گشاد میشوند و خون را به سمت پوست هدایت میکنند. به این شکل، باعث از دست دادن گرما شده و سطح دمای مرکزی بدن را در محدوده نرمال نگه میدارند. به این عروق پوستی که در پاسخ به تغییرات دمائی، واکنش نشان میدهند، عروق تنظیمکننده دما گفته میشود. این رگها در سرتاسر پوست پراکنده هستند اما در انگشتان دست و پا متراکمتر از سایر قسمتها دیده میشوند. این عروق اساسا از طریق سیستم سمپاتیک یا همان سیستم گریز و ستیز بدن کنترل میشوند. در بیماران مبتلا به سندرم رینود، این روند تغییر کرده یا دچار اختلال شده است و عروق بیمار در مواجهه با سرما یا محرکهای احساسی بیش از حد تنگ میشوند. پدیده رینود در سه فاز مختلف اتفاق میفتد که رنگهای مختلف پوست از هم متمایز میشوند. در درجه اول، انقباض شدید عروقی، جریان خون به سمت پوست را کاهش داده و باعث سرد شدن و سفید شدن پوست بشود. سفید شدن پوست به علت کاهش حجم خون در پوست اتفاق میفتد. در ادامه و به دنبال برقراری جزئی جریان خون در عروق، پوست به رنگ آبی – بنفش درمیآید. به این وضعیت آکروسیانوز گفته میشود. زمانی که رگ به طور کامل احیا شده و جریان خون کامل برقرار شود، پوست کمی ملتهب شده و به رنگ صورتی یا قرمز درمیآید.
ریسکفاکتورهای ابتلا به سندرم رینود
به طور تخمینی 3 الی 5 درصد جمعیت به سندرم رینود مبتلا هستند.
سندرم رینود اولیه[2]: افرادی که بدون ابتلا به هیچ بیماری زمینهای مرتبط دیگری، دچار علائم سندرم رینود میشوند، مبتلا نوع اولیه سندروم رینود هستند. علت اصلی انقباض عروقی در این بیماران هنوز به طور کامل مشخص نشده است. این بیماری میتواند زمینه ارثی داشته باشد و در سنین پایین بروز پیدا کند. با این حساب، احتمالا یک اختلال ژنتیکی مادرزادی روند انقباضات عروقی را مختل میکند. اکثریت موارد RP از همین نوع اولیه هستند. بیماری در بین خانمها و در سنین زیر 30 سال شایعتر است. به طور معمول، حملات رینود خفیف هستند اما علائم بیماری میتواند برای بیمار بسیار آزاردهنده باشد و کیفیت زندگی بیمار در محیطهای سرد را شدیدا تحت تاثیر قرار میدهد. حملات نوع اولیه RP به ایجاد آسیب پوستی منجر نمیشوند و به طور معمول با راهکارهای غیردارویی قابل کنترل است. علائم این نوع از سندرم رینود ممکن است با گذر زمان خفیفتر بشود.
بیماری ثانویه: در صورتی که فرد به بیماری زمینهای مبتلا باشد که مستقیما یا به طور غیرمستقیم سبب بروز علائم رینود بشود، بیماری او، رینود ثانویه طبقهبندی میشود. علل متعددی برای برای فرم ثانویه RP مطرح هست که عبارتند از بیماریهای روماتولوژیک خودایمنی مثل اسکلرودرما یا سیستمیک لوپوس اریتماتوز. این بیماریها باعث آسیب به دیواره عروق میشوند یا فاکتورهای تنظیمکننده انقباض عروق را مختل میکنند. در ادامه، این آختلال، سبب واکنش شدید عروق به سرما و محرکهای احساسی میشود. درمان این نوع از RP کمی دشوارتر است و به دارودرمانی نیاز دارد چرا که کنترل بیماری زمینهای فرد لازمه کنترل علائم است.
علل بیماری رینود
کنترل انقباضات عروقی فرآیند پیچیدهایست که تحت کنترل سیستم اعصاب مرکزی، اعصاب محیطی و مولکولهای ترشح شده از دیواره عروق (اندوتلیوم) یا سلولهایی که در جریان خون گردش میکنند، میباشد. هر عاملی که بتواند در عملکرد دقیق و حساس این سیستم پیچیده خللی ایجاد کند، ممکن است به بروز سندرم رینود منتج شود.
حمله رینود نه تنها در محیط سرد بلکه با تغییر دما از گرم به خنک هم ممکن است اتفاق بیفتد. به طور مثال، مواجه با جریان هوای ناشی از دستگاههای تهویه هوا یا تماس با غذاهای سردی که داخل یخچال بودهاند، واکنش انقباض عروق اتفاق بیفتد.
علائم سندرم رینود
به طور معمول، حمله رینود عروق انگشتان دست را درگیر میکند. در یک حمله تیپیکال، انگشتان به دلیل انقباض عروق، به طور ناگهانی سرد میشوند و پوست سریعا سفید و اصطلاحا رنگ پریده میشود. در ادامه رنگ انگشتان به بنفش و آبی درمیآید.
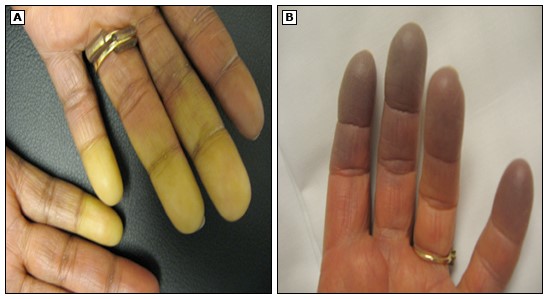
به طور معمول، علائم در یک انگشت شروع شده و کمکم بقیه انگشتان دو دست را درگیر میکند. به طور معمول، انگشت شست کمتر دچار علائم سندرم رینود میشود. انگشت اشاره، انگشت سبابه و انگشت حلقه بیشتر دچار علائم میشوند.
این حملات ممکن است باعث احساس نارحتی، گزگز و بیحسی در انگشتان بشوند. بروز درد در سندرم RP نوع ثانویه که آسیب عروقی بیشتر است، شایعتر میباشد. چون آسیب بافتی به دلیل کمبود طولانی مدت جریان خون (ایسکمی) بارزتر است.
رگهای خونی پوست ناحیه گوش، بینی، صورت، زانو و نوک سینه نیز می توانند تحت تاثیر قرار گیرند و پوست این نواحی ممکن است پس از قرار گرفتن در معرض سرما رنگ پریده یا آبی شود. درگیری زبان هم به صورت خیلی نادر ممکن است اتفاق بیفتد.
علائم RP با حذف عامل تحریک کننده (سرما یا استرس) برطرف میشود. پس از خروج از ناحیه سرد و گرم شدن مجدد، تغییر رنگ پس از 15 تا 20 دقیقه برطرف میشود و با از سرگیری جریان خون طبیعی، پوست قرمز یا صورتی میشود. در مرحله بهبودی، فرد ممکن است ناراحتی یا گزگز خفیفی را تجربه کند.
علائم افراد مبتلا به نوع ثانویه RP حتی بعد از برطرف شدن عامل محرک بیرونی و سرما هم ادامه پیدا میکند. این پدیده به دلیل آسیب بافتی ناشی از انسداد عروقی باشد. امکان ایجاد زخم و درد به خصوص در سر انگشتان دست و پا وجود دارد در موارد شدیدتر، احتمال آسیب به بافت عمقی و از بین رفتن اعصاب در ناحیه نوک انگشتان وجود دارد.
تشخیص سندرم رینود
به طور معمول، تشخیص بیماری بر اساس شرح حال بیمار و توصیف علائم در حین حمله صورت میگیرد.
درمان سندرم رینود
چندین اقدام ساده برای کاهش دفعات بروز حملات رینود وجود دارد. در برخی موارد هم نیاز به دارودرمانی هم وجود دارد.
- بیماران باید از مواجهه ناگهانی با سرما خودداری کنند. تغییرات ناگهانی دمای محیط هم ممکن است باعث عود علائم بشود. به طور کلی، این بیماران باید کل بدن را گرم نگه دارند.
- برای کمک به پایان حمله، ناحیه درگیر باید در آب ولرم یا جای گرمی مثل زیربغل خود بیمار قرار بگیرد.
- مبتلایان به سندرم رینود باید از مصرف سیگار اجتناب کنند. نیکوتین و سایر ترکیابت شیمیایی موجود در سیگار سبب انقباض عروق شده و علائم را بدتر میکند.
- این بیماران باید در خصوص استفاده از داروهایی که باعث تنگی عروق میشوند، محتاط باشند. از جمله این داروها میتوان به داروهای ضداحتقان مثل سودوافدرین، داروهای لاغری، آمفتامین و مشتقات آن، داروهای ضدمیگرن مثل ارگوتامین ، فرآوردههای گیاهی حاوی افدرا (گیاه دم اسب)، داروهای مورد استفاده در بیماری بیشفعالی مثل متیل فنیدیت، آتوموکستین و غیره.
- کاهش استرس و اضطراب در کنترل علائم بیماری کمککننده هست.
داروها: در صورتی که راهکارهای فوقالذکر در کاهش علائم بیمار موثر واقع نشود، دارودرمانی برای بیماران در نظر گرفته میشود. داروهای مورد استفاده باید بتوانند عروق محیطی را متسع کرده و جریان خون را برقرار نمایند. پرمصرفترین داروها در این زمنیه، داروهای بلاککننده کانال کلسیمی هستند که به صورت روزانه مصرف میشوند و شدت و تواتر بروز حملات را کمتر میکنند.
سندرم رینود ثانویه: پاسخ به دارودرمانی در بیماران مبتلا به نوع ثانویه RP بسیار متغیر و متفاوت است چرا که هر کدام به دلیل یک بیماری زمینهای مختلف دچار علائم سندرم رینود شدند. درمان در این دسته بیماران بر اساس بیماری زمینهای و عوامل محرک انتخاب میشود.
برای بیمارانی که به داروهای مسدودکننده کانالهای کلسیمی پاسخ نمیدهند، چندین گزینه دارویی مطرح هست که شامل نیتراتها (مثل نیتروگلیسیرین)، مهارکنندههای فسفودیاستراز (مثل سیلدنافیل) یا پروستوگلاندینها مثل (پروستاسیکلین) تزریق موضعی مشتقات بوتولینیوم توکسین در نوک انگشتان میتواند به کاهش علائم کمک کند هر چند اطلاعات در این زمینه محدود است.
در موارد حملات شدید که جریان خون به اندام قطع میشود، نیاز به بستری در بیمارستان همئمطرح میشود. در این موارد، درمانهایی برای اتساع عروق، از سرگیری جریان خون و جلوگیری از آسیب بافتها ضروریست. این مهم، در برخی موارد نیازمند جراحی جهت رفع انسداد عروق خواهد بود.



ارسال به دوستان