Treatment of Candida infection in neonates and children
مروری بردرمان کاندیدیاز دهانی (برفک) در کودکان و نوزادان
کاندیدا یک مخمر بوده که جزء فلور نرمال دستگاه گوارشی و ادرای- تناسلی در انسان است، اما در شرایط عدم تعادل، میتواند تهاجم کرده و منجر به بروز بیماری شود. تظاهرات بالینی عفونتهای ناشی از کاندیدا متغیر بوده و میتواند در حد علائم موضعی در مخاطات تا عفونتهای تهدیدکننده حیات همراه با نارسایی چندارگانی بروز کند.
مقدمه
کاندیدا یک مخمر[1] بوده که جزء فلور نرمال دستگاه گوارشی و ادرای- تناسلی در انسان است، اما در شرایط عدم تعادل، میتواند تهاجم کرده و منجر به بروز بیماری شود. کاندیدا به عنوان یکی از عوامل مهم ایجاد عفونتهای جدی و مرتبط با مرگ و میر بالا در نوزادان، به ویژه نوزادان با وزن کم (1000 تا 1500 گرم) و بسیار کم (کمتر از 1000 گرم) مطرح است. تظاهرات بالینی عفونتهای ناشی از کاندیدا متغیر بوده و میتواند در حد علائم موضعی در مخاطات تا عفونتهای تهدیدکننده حیات همراه با نارسایی چندارگانی بروز کند. عواملی نظیر نارس[2] بودن نوزاد و اقدامات تهاجمی، نوع و شدت عفونت را تحت تأثیر قرار میدهند. در ادامه به بررسی کاندیدیاز دهانی در کودکان و نوزادان پرداخته خواهد شد.
پاتوژنز
پاسخ ایمنی میزبان یک عامل مهم در تعیین نوع عفونت ایجاد شده به وسیله کاندیدا است.
- خوشخیمترین نوع عفونت به شکل رشد موضعی در پوست یا مخاطات بوده که به دنبال تغییرات میکروبیوم بروز میکند. موارد وسیعتر یا مداوم عفونت مخاطی در بیماران مبتلا به اختلالات ایمنی سلولی بروز میکند.
- کاندیدمی (عفونت خون ناشی از کاندیدا) حاصل دستیابی کاندیدا به جریان خون است که غالباً در بیماران مبتلا به نقص ایمنی یا در بیماران بستری در بخش مراقبتهای ویژه یا دارای اکسسهای عروقی (مثل سیوی لاین) بروز میکند. انتشار گسترده میتواند در نوزادان، بیماران نوتروپنیک، یا بیماران شدیداً بدحال در بخش مراقبتهای ویژه رخ دهد.
- عفونت موضعی مهاجم، نظیر اندوکاردیت یا مننژیت، اغلب به دنبال گستردگی هماتوژن در بیماران با نقایص آناتومیک یا دستگاههای داخل بدنی (نظیر دریچههای مصنوعی قلب، یا شانتهای سیستم اعصاب مرکزی) دیده میشود.
میکروبیولوژی
کاندیداهای متفاوتی قادر به ایجاد سندرمهای بالنی هستند. در این بین کاندیدا آلبیکنز (C. albicans) شایعترین گونه است. مهمترین علت تعیین گونه کاندیدا، تفاوت در پروفایل مقاومت به داروهای ضدقارچ است. به عنوان مثال کاندیدا گلابراتا (C.glabrata) و کاندیدا کروزئی (C. krusei) کمتر به ضدقارچهای دسته آزول حساس هستند. کاندیدا لوسیتانیا (C. lusitaniae) میتواند به آمفوتریسینبی مقاوم باشد. کاندیدا اوریس (C. auris) معمولاً به فلوکونازول و آمفوتریسینبی مقاوم است.
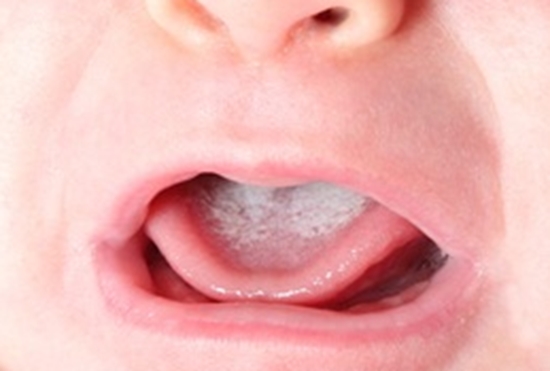
کاندیدیازیس دهانی- حلقی (برفک) [3]
تظاهرات بالینی: کاندیدیازیس دهانی- حلقی یا برفک دهانی، در نوزادان شایع است. به علاوه در کودکان تحت درمان با آنتیبیوتیک، کورتونهای استنشاقی (درمان آسم یا رینیت)، شیمیدرمانی، یا رادیوتراپی و در اطفال مبتلا نقص ایمنی سلولی نظیر HIV[4]/ AIDS[5] مشاهده میشود. شایعترین تظاهر پلاکهای سفید در مخاط دهانی، کام، زبان و اوروفارنژ است. نوزادان مبتلا به برفک میتوانند بدون علامت باشند و یا از خوردن و بلعیدن به علت درد اجتناب کنند. اطفال ممکن است بدون علامت بوده و یا از حس پنبهای در دهان شکایت کنند. همچنین ممکن است حس چشایی خود را از دست داده و در برخی موارد در خوردن و بلعیدن درد داشته باشند.
تشخیص معمولاً بالینی و بر اساس شکل ظاهری پلاکهای سفید است. در صورت لزوم تأیید تشخیص با کشت و رنگآمیزی است. مخمر در حال جوانه زدن با یا بدون هیفا در تأیید تشخیص کمک کننده است.
هرچند کشت معمول نیست، اما در موارد زیر توصیه به انجام کشت میشود، در این موارد شک به وجود گونههای مقاوم به آزول (نظیر کاندیدا کروزئی و یا گلابراتا) وجود دارد.
- کودکان مبتلا به برفک پایدار یا راجعه
- کودکانی که پروفیلاکسی ضدقارچ با آزولها (از جمله فلوکونازول) مصرف میکنند و بنابراین در معرض خطر بالاتری از ابتلا به عفونت با گونههای مقاوم به آزول قرار دارند.
توصیه می شود ارزیابی نقص سیستم ایمنی سلولی، شامل تست HIV برای کودکان مبتلا به برفک پایدار، راجعه یا گسترده صورت گیرد. ارزیابی نقص ایمنی سلولی برای کودکان 12 ماهه و بالاتر که بدون حضور عوامل مستعد کننده، برفک در آنها گسترش پیدا کرده نیز ممکن است مورد توجه قرار کیرد. ازجمله این عوامل مستعد کننده برفک شامل مصرف اخیر آنتی بیوتیک، مصرف گلوکورتیکواستروئیدها استشاقی، کنسر و ... است.
درمان
درمان برفک بر اساس سن، شدت عفونت و ایمنی سیستم بدنی فرد مبتلا متفاوت خواهد بود. بر اساس دستورالعمل انجمن بیماریهای عفونی آمریکا در سال 2016 (IDSA[6]-2016)، توصیه های درمانی زیر ارائه شده است:
- کودکان زیر یک ماه
نوزادان مبتلا به عفونت پوستی- مخاطی (نظیر برفک دهانی) معمولاً ریسک پایینی برای عفونت گسترده داشته و میتوانند تحت درمان با ضدقارچهای موضعی قرار گیرند.
در درمان کاندیدیاز دهانی، نیستاتین به عنوان یک ضدقارچ پلیان، اولویت درمانی برفک است. زیرا جذب سیستمیک از طریق سیستم گوارش ندارد. این دارو به شکل سوسپانسیون خواکی (100000 واحد در هر میلی لیتر) در دوز 0.5 میلی لیتر در هر طرف دهان به صورت چهار بار در روز و ما بین تغذیه به مدت پنج تا ده روزتجویز میشود. میزان بهبودی با سوسپانسیون نیستاتین بین 29 تا 85 درصد گزارش شده است. ژل خوراکی میوکونازول دارای میزان بهبودی بالاتری می باشد (بالای 90 درصد) اما جذب سیستمیک ممکن است با این دارو بروز کند، عوارض جانبی گوارشی در 6 درصد نوزادان نارس گزارش شده است.
برای نوزادانی که به نیستاتین موضعی پاسخ کافی نمیدهند، میتوان درمان با فلوکونازول خوراکی (3 میلی گرم/کیلوگرم، یک بار در روز به مدت 7 روز) را در نظر گرفت.
در نوزادان سالم که بدون علائم بوده و اختلالی در غذا خوردن ندارند، و در ریسک پایین بروز عفونت سیستمیک کاندیدیازیس هستند، ممکن است نیازی به درمان نباشد. اطلاعات در رابطه با درمان نوزادان با این شرایط در دسترس نیست. بر اساس دستورالعملهای انستیتوی ملی بهداشت و تعالی مراقبت (NICE)[7] توصیه میشود که در صورتی که علائم در بیمار منجر به درد در مادر یا کودک و یا مشکل در غذا خوردن شود، بهتر است برفک با داروهای ضد قارچی مناسب درمان شود. سایر متخصصان ترجیح میدهند که درمان برای تمامی نوزادان، از جمله نوزادان بدون علایم و در معرض خطر کم، صورت گیرد.
ریسک فاکتورهای کاندیدمی
- لوله گذاری اندوتراکئال
- طول بستری در بخش NICU برای بیش از 7 روز
- سن حاملگی کمتر از 32 هفته
- وجود کاتتر وریدی مرکزی
- قرار گیری در معرض دو آنتی بیوتیک تزریقی یا بیشتر
- شوک
- امتیاز آپکار[8] زیر 5
- مجموع تغذیه ی وریدی انجام شده بیش از 7 روز باشد.
- مصرف داروهای مسدود کننده گیرندهH2
اقدامات برای پیشگیری از عفونت مجدد، شامل استریل کردن وسایلی که در دهان کودک قرار می گیرد (از جمله پستانک، سر شیشه شیر) توصیه میشود.
- کودکان 1 تا 11 ماه
درمان موفقیت آمیز برفک شامل انجام اقدامات برای پیشگیری از عفونت مجدد و درمان ضد قارچی می باشد. (الگوریتم 1)
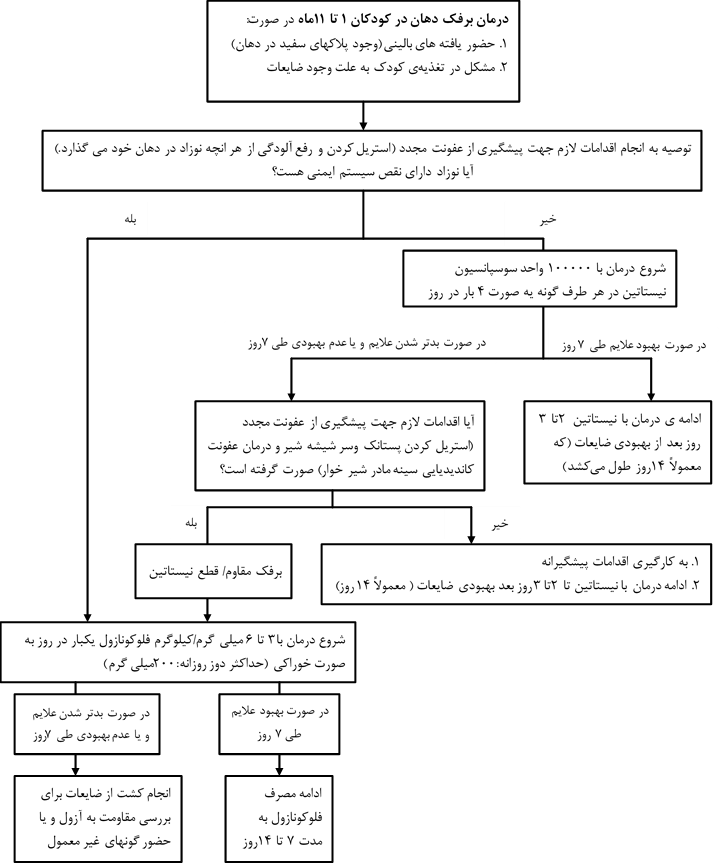
الگوریتم 1. درمان برفک دهان در کودکان ۱ تا ۱۱ماه
پیشگیری از عفونت مجدد
اقدامات برای پیشگیری از عفونت مجدد شامل استریل کردن وسایل ونقاطی از بدن است که در دهان کودک قرار می گیرد.
- در مورد سر شیشه شیر و پستانک که چند بار مورد مصرف قرار می گیرند، بهتر است قبل هر بار استفاده جوشیده شوند.
- در موارد عفونت کاندیدیایی سینه در مادران شیرده لازم است تا درمان در مادر صورت گیرد.
درمان ضد قارچی
درمان کودکان سالم (با عدم نقص سیستم ایمنی)
در کودکان 1 تا 11 ماهه سالم توصیه میشود، به جای درمان ضد قارچی سیستمیک از درمان موضعی با ضد قارچها استفاده شود.
- شروع درمان: سوسپانسیون نیستاتین 20000 واحد (100000 واحد در هر گونه) به صورت چهار بار در روز. (نیستاتین انتخاب ارجح در مقایسه با فلوکونازول و ژنتیان بنفش می باشد.)
- طریقهی مصرف سوسپانسیون نیستاتین:
- چکاندن مستقیم سوسپانسیون داخل دهان
- قرار دادن گاز استریل یا گوش پاک کن آغشته به سوسپانسیون نیستاتین داخل دهان
- طول دوره ی درمان: باید درمان را 2 تا 3 روز بعد از بهبود ضایعات ادامه داد که به طور معمول 7 تا 14 روز طول میکشد.
عدم بهبودی و برطرف نشدن ضایعات پس از دو هفته میتواند به علت مواجههی مجدد و پایدار بیمار با منشإ عفونت و یا آلودگی با گونهی غیر معمول از عفونت باشد.
اگرچه ژنتیان بنفش(0.5 یا 1 درصد) به صورت تجویز یک یا دوبار در روز داخل مخاط گونه در درمان برفک موثر می باشد؛ اما با افزایش خطر سرطان همراه است و می تواند باعث ایجاد لکه بر روی لباس و لب کودک و همچنین التهاب و زخم شود. لذا با توجه به در دسترس بودن سایر داروهای مؤثر بر روی برفک، معمولا ژنیتان بنفش توصیه نمیشود.
در کارآزمایی های بالینی، درمان 10 تا 21 روزه با سوسپانسیون نیستاتین با 29 تا 80 درصد بهبودی بالینی همراه بوده است.
فلوکونازول خوراکی می تواند به عنوان جایگزین درمانی مورد استفاده قرار بگیرد.
در یک کارآزمایی بالینی تصادفی، فلوکونازول خوراکی در مقایسه با نیستاتین منجر به پاکسازی سریعتر زخمها، افزایش میزان بهبودی بالینی (100 درصد در مقایسه با 29 درصد) و افزایش بهبود قارچ شناسی [9] میشود. میزان بروز عوارض جانبی، در هر دو گروه مشابه گزارش شده است. با این حال در سیر بالینی خوشخیم کاندیدیازیس حلقی-دهانی در کودکان بدون نقص سیستم ایمنی، نیستاتین به عنوان خط اول درمان توصیه میشود.
براساس دستورالعمل های NICE توصیه میشود تا در نوزادان کمتر از 8 هفته با شرایط زیر از درمان ضد قارچی استفاده شود:
- اگر کودک علامت دار (از جمله درد، عدم تغذیهی مناسب) باشد.
- اگر کودک از شیر مادر تغذیه میکند و مادر دارای علائم عفونت کاندیدیایی (از جمله درد سینه، پوسته پوسته شدن نوک سینه) باشد.
بروز مجدد برفک در کودکان سالم ودرمان کودکان با نقص سیستم ایمنی
به منظور درمان برفکهای مقاوم به نیستاتین درکودکان بدون نقص ایمنی و همچنین شروع درمان برفک در کودکان با نقص سیستم ایمنی، طبق الگوریتم 1، ضمن انجام اقدامات مناسب استریلیزاسیون و ضدعفونی کردن، درمان سیستمیک ضد قارچی (در مقایسه با درمان ضد قارچی موضعی) توصیه میشود. درمان سیستمیک به خوبی تحمل شده و اثربخشی بهتری دارد. استفاده از 3 تا 6 میلی گرم به ازای کیلوگرم وزن بدن، فلوکونازول به صورت خوراکی و یکبار در روز (تا حداکثر دوز روزانه 200 میلی گرم) به مدت 7 تا 14 روز توصیه میشود.
در کودکانی که به دوز خوراکی فلوکونازول نیز جواب نمیدهند،کشت از ضایعات گرفته شده و حساسیت عامل عفونی نسبت به ضد قارچ ها بررسی میشود. همچنین ارزیابی سیستم ایمنی کودک نیز صورت میگیرد.
- کودکان 12 ماهه و بالاتر
ارزیابی شدت: استانداری برای انجام بررسی وارزیابی شدت کاندیدیازیس دهانی وجود ندارد. از نظر بالینی شدت برفک دهانی به صورت زیر تعریف می شود:
- برفک خفیف: درگیری کمتر از 50 درصد مخاط دهان و عدم وجود ضایعات فرسایشی[10] عمیق
- برفک متوسط تا شدید: درگیری ≥50 درصد مخاط دهان یا وجود ضایعات فرسایشی عمیق
رویکرد شروع درمان ضدقارچی: رویکرد درمان ضد قارچی بر اساس شدت برفک و سیستم ایمنی نوزاد متفاوت است (الگوریتم2).
- برفک با شدت خفیف در کودکان سالم: در کودکان 12 ماه و بالاتر با سیستم ایمنی سالم که دچار برفک با شدت خفیف هستند، به طور کلی درمان موضعی نسبت به درمان سیستمیک ارجح است. و معمولاً از نیستاتین یا کلوتریمازول موضعی استفاده میشود.
- ; سوسپانسیون نیستاتین 400000 تا 600000 واحد به صورت چهار بار در روز برای 7 تا 14 روز. بهتر است سوسپانسیون نیستاتین قبل از بلعیدن تا حد ممکن در داخل دهان غرغره/ چرخانده و نگه داشته شود.
- ; یک تا دو قرص مکیدنی نیستاتین 200000 تا 400000 واحدی چهار بار در روز برای 7 تا 14 روز
- nbsp; یک قرص مکیدنی کلوتریمازول 10 میلی گرمی، پنج تا شش بار در روز به مدت 7 تا 14 روز
فراورده های مکیدنی نیستاتین وکلوتریمازول به علت خطر خفگی نباید در کودکان زیر 4 سال مورد استفاده قرار گیرد.
- برفک با شدت خفیف در کودکان با نقص سیستم ایمنی، و برفک با شدت متوسط تا شدید در همهی کودکان: درمان ضد قارچی سیستمیک در مقایسه با درمان موضعی ضد قارچی ارجح می باشد (الگوریتم 2). درمان سیستمیک به خوبی تحمل شده و مؤثرتر است.
به طور معمول از فلوکونازول خوراکی استفاده میشود:
- در روز اول مصرف 6 میلی گرم به ازای کیلوگرم وزن بدن، فلوکونازول به صورت خوراکی (حداکثر دوز: 200 میلی گرم در کودکانی که که مواجهه با HIV نداشته و HIVمثبت نیستند، 400 میلی گرم در کودکان با مواجهه HIV و HIV مثبت) و سپس ادامه ی مصرف فلوکونازول به مدت 7 تا 14 روز با دوز 3 میلی گرم/کیلوگرم (حداکثر دوز: 100 میلی گرم در کودکانی که که مواجهه با HIV نداشته و HIVمثبت نیستند، 400 میلی گرم در کودکان با مواجهه HIV و HIV مثبت)
- در بیماران با نقص سیستم ایمنی که دچار برفک با درد قابل توجه (به عنوان مثال؛ دردی که منجر به اختلال در غذا خوردن کودک شود) هستند ممکن است نیاز باشد تا برای بیمار درمان ضد قارچی وریدی تجویز شود. (به عنوان مثال، 6 میلیگرم/ کیلوگرم فلوکونازول به صورت وریدی در روز اول و سپس ادامهی مصرف فلوکونازول با دوز 3 میلیگرم/ کیلوگرم به صورت یکبار در روز حداقل برای 14 روز)
- nbsp; در یک کارآزمایی بالینی تصادفی در کودکان با نقص سیستم ایمنی (از جمله کودکان مبتلا به بدخیمی، اختلال سیستم ایمنی،HIV و کودکانی که تحت درمان با داروهای سرکوب کننده ی سیستم ایمنی قرار دارند) و مبتلا به کاندیدیازیس حلقی دهانی، بیشتر بیماران تحت درمان با فلوکونازول به بهبودی بالینی 91 درصد (در مقایسه با 51 درصد در گروه کنترل) و بهبودی میکولوژیک[11]76 درصد ( در مقایسه با 11 درصد در گروه کنترل) دست یافتند. در یک متاآنالیز حاصل از 22 مطالعهی انجام شده، ارزیابی درمان کاندیدیازیس حلقی دهانی در بیماران مبتلا به HIV نشان میدهد که درمان با فلوکونازول در بهبودی بالینی در بزرگسالان نسبت به نیستاتین برتری دارد. میزان بهبودی بالینی در بیماران تحت درمان با فلوکونازول،کتوکونازول، محلول ایتراکونازول، فرم مکیدنی کلوتریمازول و محلول پوساکونازول در مطالعات مشابه هم بود، اما فلوکونازول و محلول ایتراکونازول نسبت به فرم مکیدنی کلوتریمازول در بهبودی میکولوژیک برتری داشتند.
- nbsp; با توجه به احتمال بروز عوارض جانبی جدی، قرصهای خوراکی کتوکونازول را نباید در درمان کاندیدیازیس جلدی مخاطی[12] استفاده کرد.
برفک مقاوم در کودکان 12 سال و بالاتر: در کودکان سالم با برفک خفیف که علیرغم درمان ضد قارچی، برفک همچنان وجود دارد، پیشنهاد میشود از فلوکونازول خوراکی استفاده شود. (الگوریتم 2)
کودکان سالم یا کودکان با نقص سیستم ایمنی و دارای فرم متوسط تا شدید برفک که به درمانهای خوراکی یا وریدی فلوکونازول مقاوم هستند، عموماً با آمفوتریسین وریدی (به صورت دئوکسی کولات و فرم لیپوزومال) و یا یک اکینوکاندین (از جمله: کاسپوفانژین، آنیدولافونژین، میکافونژین) درمان می شوند.

تهیه و تنظیم
دکترفاطمه دولت آبادی (داروساز)
دکتر نیلوفر خوشنام راد (دستیار داروسازی بالینی)
منابع
- Judith R Campbell, Debra L Palazzi. Candida infections in children. UpToDate, updated on September 2019, accessed on March 2021
- Mohan Pammi, Leonard E Weisman, Morven S Edwards, Carrie Armsby. Clinical manifestations and diagnosis of Candida infection in neonates. UpToDate, updated on September 2019, accessed on March 2021
- Mohan Pammi, Leonard E Weisman, Morven S Edwards, Carrie Armsby. Treatment of Candida infection in neonates. UpToDate, updated on September 2019, accessed on March 2021
[1] Yeast
[2] Premature
[3] Oropharyngeal candidiasis (thrush)
[4] Human Immunodeficiency Virus
[5] Acquired immunodeficiency syndrome
[6] Infectious Diseases Society of America
[7] National Institute for Health and Care Excellence guidelines
[8] امتیاز آپگار یک سیستم امتیازدهی است که پزشکان و پرستاران برای ارزیابی نوزادان یک دقیقه و پنج دقیقه پس از تولد استفاده میکنند. بررسیهای نوزاد عبارتند از ارزیابی امتیاز آپگار، بررسی ضربان قلب نوزاد و گازهای شریان خون بند ناف. امتیاز آپگار به شناسایی سریع وضعیت نوزاد بعد از تولد کمک میکند. امتیازات پایین آپگار ممکن است نشان دهنده نیاز نوزاد به مراقبتهای ویژه و استفاده از اکسیژن کمکی باشد.
[9] Mycological cure rates
[10] erosive
[11] mycologic cure
[12] mucocutaneous candidiasis

ارسال نظر