توصیههای داروساز در رابطه با
ترومبوز ورید عمقی
ترومبوز وریدی به معنی تشکیل لخته خون در سیاهرگهای بیمار میباشد. این لخته میتواند جریان خون را از طریق سیاهرگ محدود کند و باعث تورم و درد شود. در بیشتر موارد، ترومبوز وریدی در "وریدهای عمیق" پاها، رانها یا لگن رخ میدهد. این لختهها ترومبوز ورید عمقی یا DVT[1] نامیده میشوند.
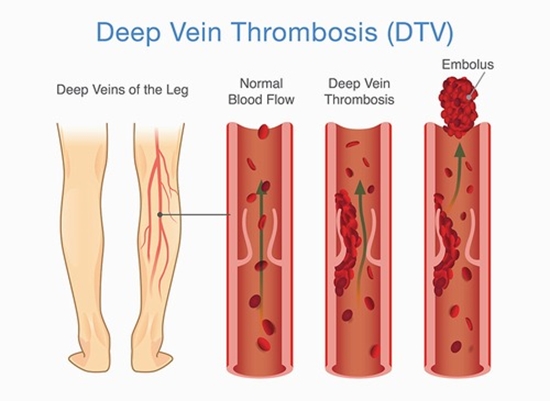
ترومبوز وریدی به معنی تشکیل لخته خون در سیاهرگهای بیمار میباشد. این لخته میتواند جریان خون را از طریق سیاهرگ محدود کند و باعث تورم و درد شود. در بیشتر موارد، ترومبوز وریدی در "وریدهای عمیق" پاها، رانها یا لگن رخ میدهد. این لختهها ترومبوز ورید عمقی یا DVT[1] نامیده میشوند.
این لختهها میتوانند در هر نقطه از سیستم وریدی تشکیل شوند اما شایعترین فرم آن در ساق پا ایجاد میشود. اگر بخشی یا تمام لخته خون در ورید از محل تشکیل آن جدا شود، میتواند از طریق سیستم وریدی حرکت نماید. به این پدیده آمبولی گفته میشود. اگر این آمبولی در ریه قرار گیرد، آمبولی ریه (PE[2]) ایجاد میشود که یک اختلال بسیار جدی تلقی میشود. PE سالانه منجر به مرگ بیش از 50000 نفر در سال در ایالات متحده میشود. اصطلاح "ترومبوآمبولی وریدی" هر دو پدیده DVT و PE را توصیف میکند.
علائم ترومبوز ورید عمقی
علائم و نشانههای DVT غیراختصاصی هستند. این علائم ممکن است توسط خود لخته ایجاد شوند یا ممکن است به بیماری دیگری مرتبط باشند علائم کلاسیک DVT شامل تورم، درد، گرما و حساسیت به لمس و قرمزی در پای درگیر است.
عوامل خطر ترومبوز ورید عمقی
عوامل متعددی وجود دارد که می تواند خطر ابتلا به DVT را افزایش دهد. این عوامل عبارتند از:
- سرطان
- بیحرکتی (به دلیل بستری شدن در بیمارستان، بیماران استراحت مطلق یا فلج)
- سابقه DVT یا PE قبلی
- سن بالا به ویژه سن بالای 65 سال
- چاقی و اضافه وزن
- بارداری
- مصرف سیگار
- نارسایی قلبی
- مشکلات کلیوی مانند سندرم نفروتیک
- برخی داروها
- قرصهای ضد بارداری
- درمان جایگزینی هورمون
- تاموکسیفن
- تالیدومید
- اریتروپویتین،
- داروهای شیمی درمانی سرطان
- جراحی (به خصوص مواردی که لگن یا زانو را درگیر میکند.)
- ترومبوفیلی ارثی: نوعی بیماری ژنتیکست که به دلیل اختلال در ساختار یکی از فاکتورهای انعقادی (فاکتور V Leiden، جهش ژن پروترومبین، و کمبود عوامل طبیعی رقیق کننده خون (آنتی ترومبین، پروتئین C و پروتئین S) ایجاد میشود
- ترومبوفیلی اکتسابی: برخی از انواع ترومبوفیلی ارثی نیستند اما همچنان میتوانند خطر ابتلا به لخته خون را در افراد افزایش دهند.
- برخی اختلالات خونی مانند پلی سیتمی ورا یا ترومبوسیتوز ضروری
- آنتیبادیهای آنتیفسفولیپید
- افزایش سطح یک یا چند عامل دخیل در لخته شدن خون
تشخیص ترومبوز ورید عمقی
اگر شرح حال، علائم و معاینه فیزیکی بیمار حاکی از DVT باشد، برای تایید تشخیص، لازم است آزمایشاتی انجام شود. آزمایشها ممکن است شامل آزمایش خون به نام D-dimer و سونوگرافی وریدهای پا و سایر روشهای تصویربرداری باشد.
- D-dimer ماده ای در خون است که اغلب در افراد مبتلا به DVT یا PE افزایش مییابد. آزمایش D-dimer گاهی اوقات برای بیماران مشکوک به DVT یا PE مفید است. اگر تست D-dimer منفی باشد و بر اساس شرح حال و معاینه فیزیکی، خطر ابتلا به DVT یا PE پایین باشد، احتمال DVT یا PE رد میشود و ممکن است نیازی به آزمایشات تشخیصی بیشتر نباشد.
- سونوگرافی: در این روش از امواج صوتی برای تولید تصاویری از ساختارهای داخل پا استفاده میکنند. برای این نوع معاینه، بیمار باید ابتدا به پشت و سپس روی شکم دراز بکشد تا امواج اولتراسوند روی ساق پا اعمال شود. در بیشتر شرایط، سونوگرافی آزمون انتخابی برای بیماران مشکوک به DVT است.
- سایر آزمایشات تصویربرداری: اگرچه سایر روشها دیگر به طور گسترده برای تشخیص استفاده نمی شود، در برخی موارد (مثلاً اگر به دلایلی امکان انجام سونوگرافی وجود نداشته باشد) روشهای تصویربرداری دیگری ممکن است انجام شود. این روشها شامل تصویربرداری رزونانس مغناطیسی (MRI) و اسکن توموگرافی کامپیوتری (CT) میباشد. لازم به ذکر است که روش ونوگرافی کنتراست (که شامل تزریق رنگ به داخل ورید و سپس انجام عکسبرداری با اشعه ایکس است) تقریباً کنار گذاشته شده است.
پس از تأیید وجود DVT یا PE، پزشک بایستی علت بروز این اختلال را پیدا کند. در بسیاری از موارد، عوامل خطر آشکاری مانند جراحی اخیر یا بی حرکتی وجود دارد. در موارد دیگر، پزشک ممکن است به بیماری ترومبوفیلی یا سایر بیماریهای مرتبط با افزایش خطر ترومبوز وریدی (مانند سرطان) شک کند و بیمار را از نظر این موارد ارزیابی کند.
افرادی که از ناهنجاریهای اکتسابی یا ارثی در سیستم انعقادی رنج میبرند، ممکن است به درمان یا اقدامات پیشگیری بیشتری برای کاهش خطر ترومبوزهای بعدی نیاز داشته باشند. در مواردی که اطلاعات مربوط به ژنتیک بیمار حائز اهمیت باشد، برخی از متخصصان توصیه میکنند اعضای خانواده فرد مبتلا به ترومبوفیلی ارثی از نظر وضعیت ارثی غربالگری شوند.
درمان ترومبوز ورید عمقی
در درمان DVT، هدف اصلی جلوگیری از بروز آمبولی ریه (PE) است. سایر اهداف درمانی عبارتند از جلوگیری از بزرگتر شدن لخته، جلوگیری از تشکیل لخته های خونی جدید و جلوگیری از عوارض طولانی مدت بیماری.
درمان DVT و PE مشابه هستند. در هر دو مورد، رویکرد اولیه استفاده از داروهای ضدانعقاد است. سایر درمانهای موجود، که ممکن است در موقعیتهای خاص مورد استفاده قرار گیرند، شامل درمان ترومبولیتیک یا قرار دادن فیلتر در یک رگ خونی اصلی (ورید اجوف تحتانی) باشد.
ضد انعقادها: این داروها لخته را حل نمیکنند بلکه به جلوگیری از تشکیل لختههای خون جدید کمک مینمایند. داروهایی که به طور معمول بعد از تشخیص DVT تجویز میشوند، به قرار زیر است:
- ضد انعقادهای خوراکی مستقیم (DOACs): این داروها که به شکل قرص در دسترس هستند عبارتند از آپیکسابان، ریواروکسابان، ادوکسابان و دابیگاتران.
- هپارین با وزن مولکولی کم (LMW): این داروها که به صورت تزریقی زیر پوستی تجویز میشوند عبارتند از دالتپارین و انوکساپارین.
- هپارین که به صورت وریدی یا زیر پوستی تزریق میشود. این دارو ممکن است در شرایط خاص به طور مثال در بیماران مبتلا به نارسایی کلیوی یا بیمارانی که تحت دیالیز قرار دارند، گزینه ارجح محسوب میشود.
- فونداپارینوکس که به صورت تزریقی تجویز میشود.
درمان با داروهای ضدانعقاد معمولاً شامل 5 تا 10 روز درمان با هپارین LMW، هپارین یا فونداپارینوکس میباشد. پس از آن، درمان با داروهای خوراکی برای 3 تا 12 ماه ادامه مییابد. DOACها گزینه مناسبی برای مصرف طولانی مدت هستند. مزیت برخی از DOACها (ریواروکسابان و آپیکسابان) را میتوان بلافاصله پس از تشخیص لخته بدون نیاز به 5 تا 10 روز دارو تزریقی شروع کرد. در برخی شرایط، داروی خوراکی وارفارین میتواند به جای DOAC تجویز شود. اگر بیماری وارفارین مصرف میکند، باید جهت اطمینان از مناسب بودن دوز دارو، به طور منظم آزمایشهای خونی مرتبط را انجام دهد. این آزمایشات برای بیماران مصرفکننده DOAC مورد نیاز نیست. به ندرت، به از قرم تزریقی هپارین LMW یا فونداپارینکس برای کل دوره درمان استفاده نمود. در موارد نادر، هپارین به صورت تزریقی نیز میتواند تجویز شود.
انتخاب ضد انعقاد به عوامل متعددی از جمله ترجیح بیمار، توصیه پزشک بر اساس وضعیت و سابقه پزشکی فرد و ملاحظات اقتصادی بستگی دارد.
طول درمان: در بیماران مبتلا به DVT استفاده از ضد انعقاد حداقل برای سه ماه توصیه میشود.
- در صورتی که یک عامل خطر برگشتپذیر در ایجاد DVT بیمار نقش داشته باشد، (مانند ضربه یا آسیب فیزیکی، جراحی یا استراحت مطلق برای مدت طولانی) احتمالاً دارودرمانی برای سه ماه یا تا زمانی که عامل خطر برطرف شود، ادامه مییابد.
- برخی متخصصان پیشنهاد میکنند که در افرادی که دچار DVT میشوند اما فاکتور خطر شناخته شدهای ندارند، ممکن است نیاز باشد برای مدت نامحدودی تحت درمان با داروهای ضدانعقاد قرار بگیرند. در این حالت، توصیه میشود از سه ماه پس از درمان، مزایا و معایب ادامه دارودرمانی به دقت سنجیده شود. اگر تصمیم به ادامه ضد انعقاد گرفته شود، پزشک بایستی طور منظم بیمار را مورد ارزیابیهای دورهای قرار دهد.
- بیشتر متخصصان توصیه میکنند برای افرادی که دو یا چند دوره ترومبوز وریدی داشتند یا مبتلا به اختلالاتی هستند که ریسک ترومبوز را بالا میبرد (سندرم آنتیفسفولیپید و سرطان)، به طور نامحدود تحت درمان با داروهای ضدانعقاد باشند.
راه رفتن در طول درمان ترومبوز ورید عمقی: هنگامی که داروی ضد انعقاد برای بیمار شروع شود، علائم وی (مانند درد و تورم) کنترل میگردد. در این شرایط به بیمار اکیدا توصیه میشود که به صورت دورهای از رختخواب بلند شود و راه برود. مطالعات نشان میدهد که خطر افزایش عوارض (مثلا آمبولی ریه) در افرادی که بلند میشوند و راه میروند، وجود ندارد و پیادهروی در واقع ممکن است به بیمار کمک کند تا سریعتر بهبود پیدا کند.
درمان ترومبولیتیک: در برخی موارد شدید و تهدید کننده حیات، پزشک ممکن است یک داروی داخل وریدی را برای از بین بردن و شکستن لختههای خون تزریق نماید. این درمان، درمان ترومبولیتیک نامیده میشود. این درمان برای افرادی است که دارای عوارض جدی مرتبط با DVT یا PE هستند و چندان در ریسک بروز خونریزیهای جدی نیستند.
فیلتر ورید اجوف تحتانی - فیلتر ورید اجوف تحتانی (IVC) دستگاهی است که گردش لخته ها را در جریان خون، به ویژه حرکت لخته از پاها به سمت ریه ها را مسدود می کند. در IVC (ورید بزرگی که از پایین بدن به قلب منتهی می شود) قرار می گیرد. فیلتر IVC معمولاً از طریق یک برش کوچک در ورید پا با استفاده از یک بی حس کننده موضعی وارد می شود. فیلتر IVC ممکن است در افراد مبتلا به ترومبوآمبولی وریدی که نمی توانند از داروهای ضد انعقاد استفاده کنند به دلیل خطر خونریزی بسیار توصیه می شود. با این حال، در دراز مدت، فیلترهای IVC در واقع می توانند خطر ایجاد لخته خون را افزایش دهند.
پیشگیری از ترومبوز ورید عمقی
افراد مبتلا به سرطان: برای افرادی که سرطان دارند و تحت درمان قرار میگیرند، در معرض خطر ابتلا به DVT هستند، ممکن است داروهای ضد انعقاد برای جلوگیری از بروز DVT در نظر گرفته شوند.
در طول مدت بستری در بیمارستان: به برخی از افرادی که برای جراحی (به ویژه جراحی استخوان یا مفصل) یا به دلیل یک بیماری جدی در بیمارستان بستری هستند، ممکن است برای کاهش خطر لخته شدن خون، داروهای ضد انعقاد تجویز شود. ممکن است خانمهایی که در معرض خطر ترومبوز وریدی هستند، در دوران بارداری و بعد از آن، تحت درمان با داروهای ضدانعقاد قرار میگیرند.
در افرادی که در بیمارستان بستری هستند و خطر متوسط تا کم لخته شدن خون دارند، ممکن است از سایر اقدامات پیشگیرانه استفاده شود. به عنوان مثال، برخی از افراد پس از جراحی به دستگاه های فشردهسازی بادی مجهز میشوند. این دستگاهها در حین جراحی و بلافاصله بعد از آن در اطراف پاها قرار میگیرند و به طور دورهای پر از هوا میشوند. این دستگاهها فشار ملایمی را برای بهبود گردش خون و کمک به جلوگیری از لخته شدن اعمال میکنند. جوراب های فشرده نیز ممکن است توصیه شوند. در همه موارد، راه رفتن در اسرع وقت پس از جراحی می تواند خطر لخته شدن خون را کاهش دهد.
سفر طولانی مدت: به نظر می رسد سفر طولانی مدت (مثلاً پرواز با هواپیما یا اتومبیل سواری که بیش از پنج ساعت طول میکشد) خطر ایجاد لخته خون را افزایش میدهد.البته خطر بروز این عارضه بسیار جزئیست.
همه مسافران باید توصیههای زیر را برای سفرهای بیش از شش تا هشت ساعت در نظر بگیرند:
- - هر یک یا دو ساعت یکبار بیاستند و راه بروند.
- - لباس های گشاد و راحت بپوشند.
- - مچ پا و زانو باید به طور دورهای خم و دراز شود.
- - فرد باید از روی هم گذاشتن پاها خودداری کند.
- - فرد باید در هنگام نشستن مرتباً وضعیت خود را تغییر دهد.
- - جورابهای فشرده بلند (تا زانو) میتواند کمککننده باشد.
- - باید از مصرف الکل یا داروهایی که توانایی حرکتی فرد را مختل میکند (داروهای آرامبخش و خوابآور)، اجتناب شود.
اقدامات احتیاطی ویژه برای افراد مبتلا به ترومبوز ورید عمقی
خطر ایجاد لخته جدید: افرادی که برای ترومبوز وریدی تحت درمان قرار میگیرند، در معرض افزایش خطر ابتلا به لخته خون دیگری هستند، البته این خطر در صورت استفاده از یک ضد انعقاد به طور قابل توجهی کمتر است. بیمار باید مراقب درد جدید پا، تورم یا قرمزی باشد. علائمی که حاکی از بروز آمبولی ریوست به شرح زیر است:
- درد جدید قفسه سینه همراه مشکل تنفسی
- ضربان قلب سریع
- احساس سبکی سر یا سرگیجه
خطر خونریزی: داروهای ضد انعقاد مانند هپارین و وارفارین میتوانند عوارض جانبی جدی داشته باشند و باید دقیقاً طبق دستور مصرف شوند. هنگام مصرف داروهای ضد انعقاد احتمال خونریزی بیشتر است. خونریزی ممکن است در بسیاری از نواحی مانند بینی یا لثه، خونریزی بیش از حد قاعدگی، خونریزی در ادرار یا مدفوع، خونریزی یا کبودی بیش از حد در پوست، یا استفراغ به رنگ قرمز روشن یا شبیه تفاله قهوه ایجاد شود. در برخی موارد، اگر خونریزی داخلی وجود داشته باشد، ممکن است بیمار بلافاصله متوجه آن نشود. خونریزی داخل بدن میتواند باعث احساس ضعف یا درد در ناحیه پشت یا شکم شود.


ارسال نظر