توصیههای داروساز در رابطه با
هایپرپرولاکتینوما (پرولاکتین بالا)
پرولاکتینوم زمانی ایجاد میشود که یکی از سلولهای طبیعی تولیدکننده پرولاکتین در غده هیپوفیز دچار جهش شوند. این جهش به سلول اجازه میدهد تا به طور مکرر تقسیم شود و در نتیجه تعداد زیادی سلول تولید میشود که مقدار زیادی پرولاکتین تولید میکند. تقریباً 10 درصد این سلولها در کنار پرولاکتین، هورمون رشد هم تولید میکنند
هیپوفیز یک غده کوچک در وسط سر و درست زیر مغز است (شکل 1). هیپوفیز حاوی سلولهای لاکتوتروف است که پرولاکتین، تولید میکنند. پرولاکتین هورمونی است که شیردهی را تحریک میکند. پرولاکتینومها (که به آنها "آدنومهای تولیدکننده پرولاکتین" یا "آدنومهای لاکتوتروف" نیز میگویند) تومورهای خوشخیم (غیر سرطانی) غده هیپوفیز هستند که پرولاکتین تولید میکنند و در نتیجه باعث میشوند غلظت پرولاکتین خون بالاتر از حد طبیعی برود. این آدنومها در دو حالت میتوانند برای بیمار علائمی را ایجاد کنند. در درجه اول زمانی که غلظت بالای پرولاکتین خون با عملکرد تخمدانها یا بیضهها تداخل میکند. حالت دوم به ندرت اتفاق میفتد. در این حالت آدنوم به اندازهای بزرگ میشوند که غده هیپوفیز یا ساختارهای مجاور مانند اعصاب چشمی را تحت فشار قرار میگذارند. پرولاکتینوما هم در مردان و هم در زنان رخ میدهد، اما در زنان کمتر از 50 سال بیشتر از زنان یا مردان مسن تشخیص داده میشود. پرولاکتینومها با دارودرمانی به خوبی کنترل میشوند. دارو سطح پرولاکتین خون را به طور قابل ملاحظهای کاهش میدهد. همچنین معمولاً اندازه آدنوم را کاهش میدهد. با این حال، تعداد کمی از این آدنومها به دارو پاسخ نمیدهند و باید با جراحی یا پرتودرمانی درمان شوند.
علل پرولاکتین بالا
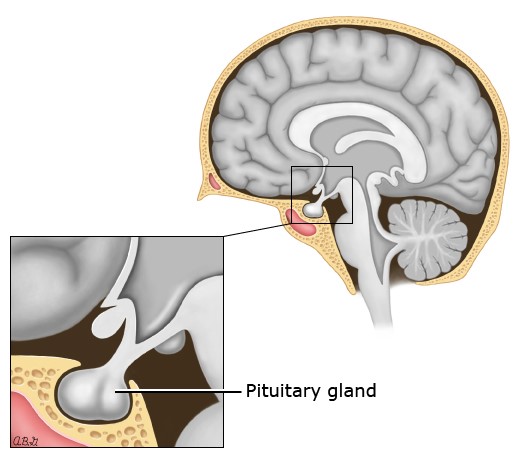
پرولاکتینوم زمانی ایجاد میشود که یکی از سلولهای طبیعی تولیدکننده پرولاکتین در غده هیپوفیز دچار جهش شوند. این جهش به سلول اجازه میدهد تا به طور مکرر تقسیم شود و در نتیجه تعداد زیادی سلول تولید میشود که مقدار زیادی پرولاکتین تولید میکند. تقریباً 10 درصد این سلولها در کنار پرولاکتین، هورمون رشد هم تولید میکنند. معمولا این آدنومها به صورت پراکنده و جدا از هم ایجاد میشوند. در بعضی موارد، این آدنومها در مجموعهای بهم پیوسته و درکنار هم تشکیل میشوند. به چنین شرایطی سندرم نئوپلازی غدد درون ریز متعدد نوع 1 (MEN1) گفته میشود. قطر بیشتر پرولاکتینومها از 1 سانتی متر (0.4 اینچ) کمتر است. به این پرولاتینومها میکروآدنوم میگویند. درصد کمی از این پرولاتینومها بزرگ میشوند و ماکروآدنومها را تشکیل میدهند.
علائم پرولاکتین بالا
علائم پرولاکتینوما به دو دسته تقسیم میشوند: 1- علائمی که در نتیجه افزایش سطح پرولاکتین خون ایجاد میشوند و 2- علائم ناشی از فشردهسازی هیپوفیز و بافتهای اطراف.
علائم ناشی از افزایش پرولاکتین خون: غده هیپوفیز در حالت عادی هورمونهایی ترشح میکند که عملکرد تخمدانها و بیضهها را کنترل میکنند. افزایش پرولاکتین با عملکرد این هورمونها تداخل میکند و بیمار دچار علامت میشود. لازم به ذکر است که افزایش پرولاکتین در خانمهایی که در دوران باروری قرار دارند و مردان ایجاد علامت میکند اما نه در زنانی که قبلاً یائسه شده اند، زیرا تخمدان آنها قبلاً کار نمی کند.خانمهایی که در دوره یائسگی قرار دارند، دچار علامت نخواهند شد چرا که تخمدانهای آنها از قبل غیرفعال شده است.
- علائم خانمها: غلظتهای بالای پرولاکتین با استرادیول (اصلیترین هورمون زنانه) تداخل پیدا میکند و سپس بروز علائمی مانند قاعدگی نامنظم یا آمنوره، ناباروری، علائم یائسگی (گرگرفتگی و خشکی واژن) و پوکی استخوان میشود. غلظت بالای پرولاکتین سبب ترشح شیر از سینهها نیز میشود.
- علائم آقایان: تداخل پرولاکتین با عملکرد بیضهها، تولید تستوسترون (هورمون اصلی جنسی مردانه) و تولید اسپرم را کاهش میدهد تستوسترون پایین باعث کاهش انرژی، میل جنسی، توده و قدرت عضلانی و شمارش خون (کم خونی) میشود. اگر سطح تستوسترون برای چندین سال پایین بماند، استحکام استخوان ممکن است کاهش یابد (پوکی استخوان). سطوح بالای پرولاکتین در خون نیز باعث ایجاد مشکل در نعوظ و همچنین حساسیت و بزرگ شدن سینهها میشود.
علائم ناشی از فشردهسازی بافت اطراف: آدنومهای بزرگ میتوانند با فشار آوردن بر ساختارهای مجاور علائمی مثل سردرد ایجاد کنند. فشار روی اعصاب چشمها میتواند دید به ویژه دید محیطی (جانبی) را مختل کند. علاوهبراین، فشار روی غده هیپوفیز، ترشح هورمونهای تحریککننده تیروئید و غدد آدرنال را کاهش میدهد.
تشخیص پرولاکتینوما
پرولاکتینوما بر اساس افزایش سطح پرولاکتین خون و شواهد وجود توده در غده هیپوفیز تشخیص داده می شود. از آنجایی که برخی شرایط دیگر میتوانند باعث افزایش سطح پرولاکتین شوند، این علل بالقوه نیز باید ارزیابی شوند.
اندازهگیری پرولاکتین: سطح پرولاکتین را میتوان در یک نمونه خون اندازهگیری کرد. نتیجه میتواند از افزایش جزئی در سطح پرولاکتین را نشان بدهد یا حتی تا هزار برابر بیشتر از حد طبیعی باشد. به طور کلی، آدنومهای بزرگتر باعث افزایش بیشتری در سطح پرولاکتین میشوند.
تصویربرداری رزونانس مغناطیسی (MRI): MRI بهترین روش برای شناسایی تودهها در داخل یا نزدیک غده هیپوفیز است، البته MRI نمیتواند تعیین کند که آیا توده تشخیص داده شده آدنوم هیپوفیز است یا ناهنجاری دیگری میباشد. علاوه بر این، برخی از آدنومهای کوچک (میکروآدنوم) توسط MRI قابل تشخیص نیستند.
ارزیابی سایر علل: برخی از داروهایی که برای درمان بیماریهای روانپزشکی استفاده میشوند میتوانند باعث افزایش سطح پرولاکتین خون شوند. سایر علل پرولاکتین بالا عبارتند از دوز بالای هورمونهای جنسی زنانه (استروژن) و کم کاری غده تیروئید (کم کاری تیروئید).
گزینههای درمان پرولاکتینوما
هدف از درمان کاهش سطح پرولاکتین در خون به حد طبیعی و کاهش اندازه یک آدنوم بزرگ است به خصوص اگر بافتهای اطراف تحت فشر قرار گرفتهاند. همه پرولاکتینوما نیاز به درمان ندارند. اگر تومور بزرگ باشد یا علائم ایجاد کند، احتمالاً باید درمان شود. اما اگر کوچک است و علائمی ایجاد نمیکند، نیازی به درمان ندارد. اکثر پرولاکتینوماها به خوبی به درمان با داروهایی به نام آگونیستهای دوپامین پاسخ میدهند. اگر آدنوم به هیچ یک از این داروها پاسخ ندهد یا اگر عوارض جانبی دارو برای بیمار غیرقابل تحمل باشد، باید درمانهای دیگری در نظر گرفته شود.
دارودرمانی برای پرولاکتینوما
آگونیستهای دوپامین بهترین و اولین درمان برای پرولاکتینوما با هر اندازهای میباشد. دو آگونیست دوپامین در حال حاضر برای این منظور موجود است که کابرگولین و بروموکریپتین نام دارند.
بروموکریپتین: بروموکریپتین سالهاست که برای درمان پرولاکتینوما استفاده میشود. این دارو به صورت دو بار در روز مصرف میشود. در حالی که معمولاً در کاهش سطح پرولاکتین خون بسیار مؤثر است، می تواند عوارض جانبی از جمله سرگیجه، حالت تهوع و گرفتگی بینی ایجاد کند. بسیاری از عوارض جانبی را در صورت مصرف دارو همراه وعدههای غذایی، مصرف دارو قبل از خواب و با شروع دارو با دوز بسیار کم میتوان کنترل نمود.
کابرگولین: کابرگولین داروییست که یک یا دو بار در هفته مصرف میشود و در مقایسه با سایر آگونیستهای دوپامین حالت تهوع بسیار کمتری ایجاد میکند. این دارو ممکن است برای درمان پرولاکتینومایی که به بروموکریپتین مقاوم هستند، موثر باشد. بنابراین، کابرگولین بهترین و اولین گزینه درمانی برای تمامی بیماران مبتلا به پرولاکتینوماست.
اثربخشی آگونیستهای دوپامین: آگونیستهای دوپامین برای کاهش سطح پرولاکتین و اندازه اکثر پرولاکتینومها بسیار مؤثر هستند. کابرگولین که به نظر میرسد موثرترین آگونیست دوپامین باشد، سطح پرولاکتین را در تقریباً 90 درصد از افرادی که پرولاکتینوم دارند، تا حد طبیعی کاهش میدهد. مصرف این داروها معمولاً اندازه میکرو و ماکروآدنوم را به حالت طبیعی کاهش میدهد. سطح پرولاکتین معمولاً در دو تا سه هفته اول درمان کاهش مییابد اما کاهش قابل تشخیص در اندازه آدنوم به زمان بیشتری نیاز دارد. این مورد معمولاً چند هفته تا چند ماه زمان میبرد. هنگامی که آدنوم بینایی را تحت تاثیر قرار میدهد، بهبود در بینایی ممکن است طی چند روز پس از شروع درمان آغاز شود.
اگر سطح پرولاکتین به سطح نرمال یا نزدیک به نرمال کاهش یابد، علائم ناشی از افزایش پرولاکتین معکوس میشود. مقدار طبیعی پرولاکتین سرم در اکثر آزمایشگاه ها تقریباً 20 نانوگرم در میلی لیتر (20 میکروگرم در لیتر واحد) گزارش میشود. در خانمهای قبل از یائسگی، عملکرد تخمدان به حالت عادی برمیگردد، سطح استرادیول افزایش مییابد، دورههای قاعدگی طبیعی میشود و باروری باز میگردد. در مردان، عملکرد بیضه بر میگردد و باعث افزایش انرژی، میل جنسی، توده عضلانی، شمارش خون و کلسیم استخوان میشود. توانایی نعوظ اصلاح میشود و در نهایت بزرگ شدن سینه پسرفت میکند.
عوارض جانبی دارودرمانی: شایعترین عوارض جانبی آگونیستهای دوپامین تهوع، سبکی سر پس از ایستادن و مه آلود شدن ذهن است. این عوارض جانبی به احتمال زیاد زمانی که درمان برای اولین بار شروع میشود و زمانی که دوز افزایش مییابد رخ میدهند. با شروع با دوز کم، افزایش آهسته دوز در صورت نیاز و مصرف دارو با غذا یا قبل از خواب، می توان این عوارض را به حداقل رساند. خانمهایی که با وجود انجام راهکارهای مذکور همچنان نمیتوانند عوارض دارو را تحمل کنند، میتوانند قرصها را به صورت داخل واژینال مصرف کنند. این ممکن است باعث کاهش یا جلوگیری از حالت تهوع شود.
کابرگولین در افراد مبتلا به بیماری پارکینسون که دارو را با دوزهای بسیار بالا استفاده میکردند، با ایجاد اختلال در عملکرد قلبی همراه بوده است. تاکنون مشخص نشده است که دوزهای کمتری که برای درمان پرولاکتینیمیا استفاده میشود باعث نقص دریچه قلب شود یا نه. با این حال، کارشناسان توصیه میکنند که برای تنظیم سطح پرولاکتین از کمترین دوز کابرگولین استفاده شود. انجام سونوگرافی (اکوکاردیوگرام) دریچههای قلب در افراد مبتلا به پرولاکتینوم که به دوزهای بالاتر از حد معمول کابرگولین نیاز دارند، توصیه میشود. مشکلات دریچه قلب در افرادی که بروموکریپتین مصرف میکنند، حتی در دوزهای بالا هم، دیده نشده است. درمان با آگونیستهای دوپامین، حتی در دوزهای مناسب، خطر اختلالات تکانشی، مانند قمار پاتولوژیک یا رفتار جنسی اجباری، خرید یا خوردن افراطی را افزایش میدهد. کاهش یا قطع آگونیست دوپامین به سرعت این رفتارها را تقریباً در همه موارد برطرف میکند.
طول دوره درمان: اگر سطح پرولاکتین طبیعی باقی بماند و هیچ توموری در MRI برای دو یا چند سال مشاهده نشود، میتوان یک دوره آزمایشی بدون دارو در نظر گرفت. با این حال، سطح بالای پرولاکتین اغلب پس از قطع دارو عود میکند. نظارت بر سطح پرولاکتین و در موارد کمتر، اندازه هیپوفیز باید در این مدت ادامه یابد. اگر سطح پرولاکتین شروع به افزایش کرد یا اندازه آدنوم بزرگ شد، آگونیست دوپامین باید از سر گرفته شود.اگر آگونیست دوپامین در کاهش سطح پرولاکتین موثر نباشد، یا اگر فرد نتواند عوارض جانبی را تحمل کند، ممکن است جراحی برای برداشتن آدنوم در نظر گرفته شود.
ملاحظات مخصوص خانمها
- خانمهایی که میکروآدنوم دارند معمولاً پس از یائسگی مجبور به ادامه مصرف آگونیستهای دوپامین نیستند. پس از یائسگی، دیگر نگرانی در مورد پریودهای نامنظم یا قطع پریود وجود ندارد. پرولاکتین معمولاً چند ماه پس از قطع درمان اندازه گیری میشود تا اطمینان حاصل شود که به طور قابل توجهی بالاتر از قبل از درمان نیست. این کار معمولا یک بار در سال برای چند سال انجام میشود و پس از آن کمتر انجام میشود. خانمهایی که ماکروآدنوم دارند باید در دوران یائسگی هم از آگونیستهای دوپامین استفاده کنند وگرنه اندازه آدنوم شروع به رشد میکند.
- استرادیول در ترکیب با یک پروژسترون، یک گزینه درمانی برای زنانی است که پرولاکتینومای کوچک دارند. به ویژه زنانی که هنگام مصرف آگونیستهای دوپامین عوارض جانبی غیرقابل تحملی دارند و کسانی که نمیخواهند باردار شوند. منطق درمان با استرادیول این است که تنها اثر مضر شناخته شده افزایش پرولاکتین خون در زنان، کاهش عملکرد تخمدان، از جمله کاهش ترشح استرادیول است. در این روش درمانی، غلظت پرولاکتین باید به صورت دورهای کنترل شود زیرا احتمال کمی وجود دارد که آدنوم رشد کند. منوتراپی با استرادیول و پروژستین در زنان مبتلا به ماکروآدنوم (بیش از 1 سانتیمتر) توصیه نمیشود.
- خانمهایی که پرولاکتینوما دارند، معمولا میتوانند باردار شوند و بارداری موفقی داشته باشند. با این حال، خانم باید قبل از اقدام به بارداری با یک متخصص غدد صحبت کند. مسائلی که باید مورد توجه قرار گیرند عبارتند از اینکه کدام درمان قبل از اقدام به بارداری بهتر است، چه زمانی باید درمان با آگونیست دوپامین را قطع کرد، احتمال رشد آدنوم در دوران بارداری چه قدر است، اگر آدنوم رشد کرد چه کاری انجام میشود، و اینکه آیا شیردهی توصیه میشود یا خیر. این ملاحظات به شدت تحت تأثیر این است که آیا آدنوم قبل از درمان کمتر از 1 سانتیمتر (میکروآدنوم) بوده یا بیشتر از 1 سانتیمتر (ماکروآدنوم) بوده است:
- اندازه میکروآدنوم در طول بارداری به ندرت اندازه افزایش مییابد. بهترین درمان برای بازگرداندن باروری در خانمهای مبتلا به میکروآدنوم، آگونیست دوپامین است. کابرگولین در کاهش سطح پرولاکتین خون و اندازه آدنوم موثرتر از بروموکریپتین است. به نظر می رسد نه کابرگولین و نه بروموکریپتین خطر سقط جنین یا نقایص مادرزادی را افزایش نمیدهند. این به شرطیست که این داروها قبل از دوره بارداری مصرف و در اوایل بارداری قطع شوند. درمان با آگونیست دوپامین باید به محض تشخیص بارداری قطع شود. اطلاعات کافی در مورد ایمنی این داروها در مراحل بعدی بارداری وجود ندارد. اگر آگونیستهای دوپامین به اندازه کافی پرولاکتین را برای بازگرداندن عملکرد تخمدان کاهش ندهند، داروهای دیگری مانند کلومیفن سیترات یا گنادوتروپینها ممکن است برای تحریک تخمکگذاری توصیه شوند. در طول دوران بارداری، ممکن است اندازه پرولاکتینوما افزایش یابد. این خانمها بایستی توجیه شوند که در صورت شروع یا تشدید سردردها یا بروز اختلالات بینایی به پزشک خود اطلاع دهد.
- اندازه ماکروآدنوم ممکن است در طول بارداری افزایش یابد. علائمی که نشان میدهد آدنوم در حال رشد است شامل سردردهای جدید یا شدیدتر یا تغییر در بینایی است. ممکن است MRI برای تعیین اینکه آیا پرولاکتینوما رشد کرده است توصیه شود. اگر چنین است، بروموکریپتین یا کابرگولین معمولا برای کاهش اندازه توصیه میشود. اطلاعات کمی در مورد اثر هر دو دارو بر روی جنین در سه ماهه دوم و سوم وجود دارد. با این حال، اطلاعات موجود نشان میدهد که هیچ یک به جنین آسیب نمیرساند. در صورت لزوم میتوان جراحی برای برداشتن آدنوم در سه ماهه دوم انجام داد. اگر قطر آدنوم بیشتر از 2 سانتیمتر باشد، باید قبل از اقدام به بارداری، جراحی را در نظر گرفت. زیرا رشد آدنوم در دوران بارداری میتواند در بینایی اختلال ایجاد کند. اگر سطح پرولاکتین بعد از جراحی بالا بماند، ممکن است آگونیست دوپامین برای بازگرداندن باروری توصیه شود. متناوباً، اگر آدنوم به کابرگولین یا بروموکریپتین بسیار حساس باشد، می توان دوز کم را در طول کل بارداری ادامه داد.
- استفاده از آگونیستهای دوپامین در دوره شیردهی ممنوع است زیرا کاهش پرولاکتین میتواند شیردهی را کاهش دهد. در صورتی که رشد آدنوم در دوره بارداری به حدی باشد که سبب ایجاد اختلالات بینایی بشود، توصیه میکنیم خانم بعد از زایمانش، شیردهی نداشته باشد تا بتواند از داروهای آگونیست دوپامین استفاده نماید.
جراحی برای پرولاکتینوما
وقتی آگونیستهای دوپامین بیاثر هستند یا تحمل نمیشوند، جراحی یکی از گزینههای درمانیست. برای خانمهایی که قصد بارداری دارند و ماکروآدنوم بزرگی دارند که به دارودرمانی جواب نمیدهد، جراحی اولین و بهترین انتخاب است.
در حین جراحی، یک برش کوچک در بینی ایجاد می شود. این برش از طریق سینوس اسفنوئید کشیده میشود و به جراح اجازه میدهد آدنوم را مشاهده کرده و خارج کند. جراحی اغلب میتواند غلظت پرولاکتین خون را کاهش دهد. عوارض جانبی احتمالی جراحی شامل بدتر شدن بینایی، خونریزی، مننژیت و کمبودهای هورمونی میباشد.
روش پرتودرمانی میتواند پرولاکتینوما را کوچک کرده و سطح پرولاکتین خون را کاهش دهد. اما ایجاد این اثرات معمولاً چندین سال طول میکشد. بنابراین، پرتودرمانی به طور معمول برای درمان ماکروآدنوم توصیه نمیشود.در برخی موارد، پس از جراحی ماکروآدنوم، میتوان با استفاده از پرتودرمانی بقایای آدنوم را که به طور کامل خارج نشده، از بین برد. عوارض جانبی پرتودرمانی شامل حالت تهوع، خستگی، از دست دادن چشایی و بویایی و ریزش مو در قسمتهای خاصی از پوست سر است. تقریباً نیمی از افرادی که تحت پرتودرمانی هیپوفیز قرار می گیرند، در عرض 10 سال دچار کمبود هورمون هیپوفیز میشوند.


ارسال نظر