یک داروی جدید برای پوکی استخوان: Romosozumab
پوکی استخوان به عنوان یکی از درگیریهای اصلی دوره سالمندی، شیوع بسیار بالایی در بین جمعیت ایران دارد. به طور تقریبی یک نفر از هر 3 خانم بالای 50 سال و یک نفر از هر 4 آقای بالای 50 سال دچار پوکی استخوان هستند.
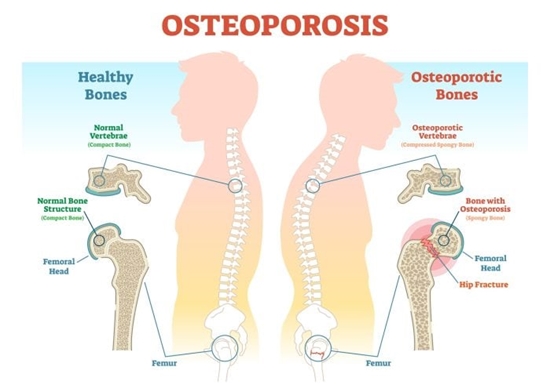
دستههای دارویی متعددی برای مدیریت و درمان بیماران مبتلا به پوکی استخوان در بازار دارویی موجود میباشد. انتخاب داروی مناسب به شرایط هر بیمار، میزان تراکم استخوان او و ریسک شکستگی استخوانها به ویژه استخوان لگن بستگی دارد. به طور معمول، درمان بیماران که بخش عمده آنها را خانمهای یائسه تشکیل میدهند، با داروهای خوراکی از دسته بیسفوسفوناتها شروع میشود. بیس فوسفوناتها از خرده شدن بافت استخوانی جلوگیری کرده و به این ترتیب تراکم استخوانها را حفظ میکنند. به طور دقیقتر، داروهای این دسته از طریق مهار سلولهای استئوکلاست که نقش تجزیه بافت استخوانی را بر عهده دارند، عمل میکنند. در مواردی که بیمار در ریسک بسیار بالای شکستگی استخوانی قرار دارد، داروهای بیس فوسفونات انتخاب منطقی نیستند چراکه در این دسته به خصوص از بیماران، به اندازه کافی قوی و موثر عمل نمیکنند. در چنین مواردی، ممکن است پزشک روماتولوژیست دستههای دارویی دیگر از جمله داروهای آنابولیک را برای بیمار در نظر بگیرد. لازم به که تاکید است که داروهای آنابولیک معمولا به عنوان خط اول درمان در نظر گرفته نمیشوند. جایگاه استفاده از این دسته داروها به صورت زیر است:
- بیمارانی که در ریسک بسیار بالای شکستگی استخوان قرار دارند.
- سابقه شکستگی ناشی از شکنندگی استخوان (Fragility Fracture) و منع مصرف یا عدم تحمل بیس فوسفوناتها
- بروز Fragility Fracture یا کاهش تراکم استخوان علیرغم استفاده صحیح و منظم از سایر داروهای پوکی استخوان
در خصوص تعریف دقیق «ریسک بسیار بالای شکستگی استخوان[1]» اتفاق نظر وجود ندارد. عموم منابع بیمارانی که شاخص T-score آنها کمتر از 3- بوده، در این دسته طبقهبندی میکنند. افرادی که T-score آنها کمتر از 2.5- است و سابقه Fragility Fracture دارند، نیز در همین گروه قرار میگیرند.
در صورتی که تصمیم بر استفاده از داروهای آنابولیک گرفته شود، پزشک میتواند از بین گزینههای تریپاراتاید، آبالوپاراتاید و روموزوزومب یکی را انتخاب نماید. به نظر میرسد از بین این 3 دارو، داروی روموزوزومب در افزایش تراکم استخوان بیماران موثرتر از دو گزینه دیگر عمل میکند. مزیت دیگر، روموزوزومب این است که بر خلاف دو داروی دیگر که بایستی به صورت روزانه استفاده شوند، تزریق ماهانه دارد.
روموزوزومب یک مونوکولونال آنتیبادی انسانی بر علیه پروتئین Sclerostin است. این پروتئین نقش مهمی در فعالسازی استئوکلاستها (سلولهای تجزیهکننده استخوان) دارد. مهار Sclerostin علاوه بر محدود کردن عملکرد استئوکلاستها، از طریق القای ساخت پروتئینهای محرک استئوبلاستها مانند RANKL روند ساخته شدن استخوان را هم تقویت میکند.
این دارو در سال 2019 تاییدیه سازمان غذا و دارو آمریکا (FDA) را برای درمان پوکی استخوان در خانمهای یائسه مبتلا به پوکی استخوان که ریسک بسیار بالایی برای شکستگی استخوانی دارند، دریافت نموده است.
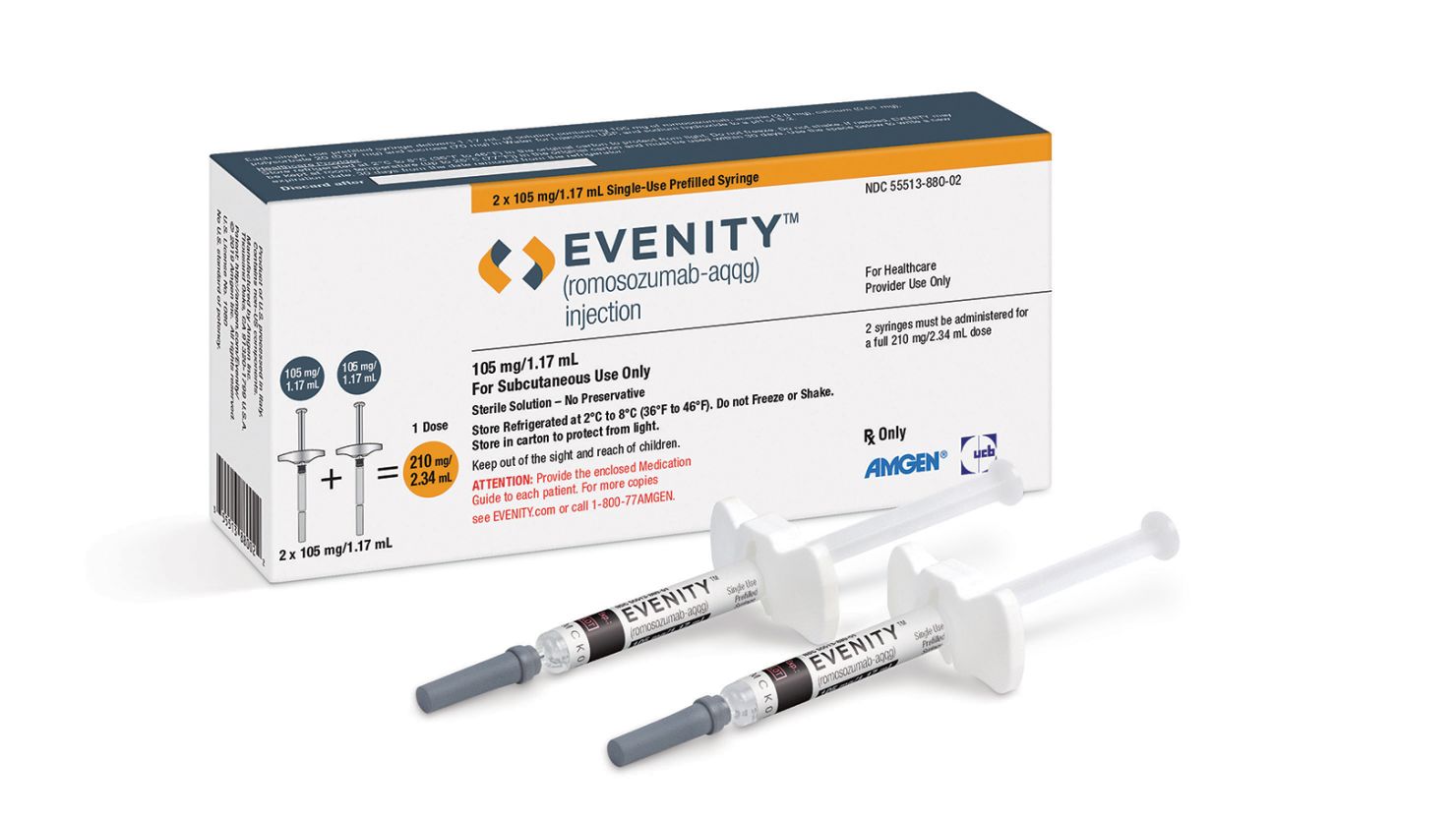
همانطور که پیشتر اشاره شد، این دارو به صورت ماهانه، با دوز 210 میلیگرم و به صورت زیرجلدی تزریق میشود. دوره مصرف دارو به طور معمول 12 ماه در نظر گرفته میشود. پس از این زمان، عموما درمان با دستههای دارویی دیگر به خصوص بیس فوسفوناتها ادامه داده میشود. شرکت دارویی Amgen سرنگهای از پیشپرشده (Prefilled) روموزوزومب (با برند Evenity) را که هر کدام حاوی 105 میلیگرم از دارو در 1.7 میلیلیتر است، در بازار داروئی دنیا عرضه میکند. بنابراین، در هر بار تزریق، بیمار باید دو سرنگ Prefilled تهیه و مصرف کند. تزریق این دارو باید حتما در مرکز درمانی مجهز و توسط کادر درمان مجرب و آموزش دیده انجام شود. این تزریق میتواند در ناحیه شکم، قسمت بالایی بازو یا داخل ران انجام شود و لازم است محل تزریق هر ماه تغییر کند.
شایعترین عوارض ناشی از تزریق روموزوزومب عباتند از عوارض محل تزریق، درد مفاصل و سردرد. بسیاری از بیماران با استفاده از این دارو دچار علائم حساسیتی از جمله راش پوستی و آنژیوادم نیز شدهاند.
بررسیها نشان میدهد ریسک بروز انفارکتوس قلبی، سکته مغزی و مرگومیر ناشی از مشکلات قلبی به دنبال استفاده از روموزوزومب بالا میرود. بنابراین، استفاده از این فرآورده در بیمارانی که در یک سال گذشته دچار سکته قلبی یا مغزی شدهاند، مجاز نیست. در بیمارانی که ریسک فاکتورهای دیگر قلبی-عروقی دارند، مزایا و مضرات مصرف دارو باید به دقت توسط پزشک معالج سنجیده شود و فقط در صورتی که خطر جدی بیمار ار تهدید نکند، تجویز گردد. در صورتی که در دوره یک ساله درمان با روموزوزومب، بیمار دچار سکته قلبی یا مغزی شود، درمان باید بلافاصله قطع شود.
برای افزایش اثربخشی و جلوگیری از بروز هایپوکالسمی، در کنار این دارو، بیماران باید مکمل کلسیم و ویتامین D دریافت کنند. بیماران مبتلا به پوکی استخوان به طور معمول باید روزانه بین 1000 تا 1200 میلیگرم کلسیم و بین 800 تا 1000 واحد ویتامینD دریافت نمایند.
استفاده از این دارو در کنار سایر داروهای ضدپوکی استخوان هیچ جایگاهی ندارد و ریسک بروز عوارضی چون نکروز استخوان فک را افزایش میدهد. استفاده از داروهای کورتیکواستروئیدی هم امکان بروز این عارضه را افزایش میدهند.
منبع: کتاب StatPearl و Uptodate


ارسال نظر