Obsessive Compulsive Disorder
مروری بر تشخیص و درمان اختلال وسواس اجباری
اختلال وسواس- اجباری (OCD) به عنوان یک اختلال شایع روانپزشکی شناخته شده است. وسواس ها شامل افکار، تصاویر ذهنی و تکان های ناخواسته، مزاحم و ناخوشایندی می باشندکه ناخواسته وارد ذهن فرد می شوند.
مقدمه
اختلال وسواس- اجباری[1] (OCD) به عنوان یک اختلال شایع روانپزشکی شناخته شده است. وسواس ها [2]شامل افکار، تصاویر ذهنی و تکان های ناخواسته، مزاحم و ناخوشایندی می باشندکه ناخواسته وارد ذهن فرد می شوند. اگرچه این افکار و تصاویر از دیدگاه فرد بی معنی و غیر قابل باور می باشند، اما فرد نمی تواند در مقابل آنها مقاومت نماید و دچار اضطراب و حس ناخوشایندی می گرددکه با تمایل برای خنثی سازی وسواس جهت رهایی و یا تخفیف از اضطراب همراه است و موجب شکل گیری رفتار اجباری[3] می گردد. شایع ترین رفتارهای اجباری شامل شستن، چک نمودن،شمردن و چیدن قرینه می باشد. وسواس ها و اجبارها به اشکال مختلفی تظاهر می یابند و علائم وسواس و اجبار ممکن است در طول زمان در یک بیمار تغییر نماید.اصول تشخیصی اختلال OCD به اختصار در جدول 1 نشان داده شده اند.
جدول شماره 1: معیارهای تشخیص DSM-5 در مورد اختلال وسواسی- اجباری
|
وجود Obsessive یا Compulsive یا هر دو |
|
وسواس و اجبار باید موجب اختلال بارز در زندگی فرد ( در عملکرد شغلی، اجتماعی و سایر موارد مهم) گردد و فرد روزانه بیشتر از یک ساعت خود را به اعمال تکراری اختصاص دهد. |
|
وسواس و اجبار نباید بدلیل اثرات فیزیولوژیک یک ماده ( دارو یا مواد و داروهایی که مورد سوء استفاده قرار می گیرند) یا بیماری دیگری باشد. |
|
سایر اختلالات روانپزشکی نباید توجیه کننده علائم بیمار باشد. |
اتیولوژی و پاتوفیزیولوژی OCD
به دلیل ماهیت نا همگن اختلال OCD ،اتیولوژی های مختلفی در توضیح زیرگروه های متفاوت بیماری ذکر شده است. اختلال در عملکرد نوروترانسمیتر سروتونین، افزایش فعالیت متابولیک در برخی از مناطق مغزی به خصوص لوب فرونتال[4] و مناطق بازال گانگلیون[5] از فرضیه های مطرح در بروز اختلال وسواسی ـ اجباری می باشد.
درمان اختلال OCD
امروزه درمان همزمان دارویی و رفتاری در درمان OCDبسیار مؤثر بوده و با پاسخ درمانی مناسبی همراه می باشد.
جدول 3 داروها و ارجیحت استفاده از آن ها در درمان OCD را نشان می دهد.
جدول شماره 3: دارو های توصیه شده برای درمان اختلال وسواس - اجباری
|
خط اول ( دارای تاییدیه) |
خط دوم |
جایگزینهای احتمالی |
|
فلوکستین فلووکسامین سرترالین پاروکستین |
کلومی پرامین سیتالوپرام اس سیتالوپرام ونلافاکسین |
داروهای ضد تشنج داروهای ضد جنون فنلزین |
مهارکننده های انتخابی باز جذب سروتونین (SSRI)
در حال حاضر داروهای مهارکننده های انتخابی باز جذب سروتونین تنها درمان خط اول در درمان اختلال وسواسی ـ اجباری به حساب می آیند . مطالعات زیادی در زمینه کارایی فلووکسامین ، فلوکستین ، سرترالین و پاروکستین در درمان اختلال وسواس ـ اجباری وجود دارد . اگرچه داده ها در زمینه تأثیر سیتالوپرام و اس سیتالوپرام در درمان اختلال OCD محدود هستند، اما به نظر می رسد این داروها نیز از تاثیر مشابهی برخوردار باشند و به طورکلی تفاوتی بین کارایی داروهای مهارکننده های انتخابی باز جذب سروتونین در درمان OCD ذکر نشده است، اما برخی از بیماران ممکن است پاسخ مؤثرتری با یک مهارکننده های انتخابی باز جذب سروتونین تجربه نمایند و یا بهتر آن را تحمل کنند. دوز شروع داروهای مهارکننده های انتخابی باز جذب سروتونین در درمان OCD، مشابه دوز معمول شروع آن ها در افسردگی می باشد و برای افزایش دوز آغازین به دوز مؤثر به حداقل 4 هفته زمان نیاز است. دوز توصیه شده از داروهای مهارکننده های انتخابی باز جذب سروتونین در درمان OCD در جدول 4 نشان داده شده اند.
جدول شماره 4: دوز داورهای SSRI در درمان OCD
|
نام دارو |
دوز اولیه (mg/day) |
دوز هدف معمول ( mg/day) |
حداکثر دوز روزانه (mg) |
|
فلوکستین |
20 |
60-40 |
80 |
|
فلووکسامین |
50 |
200 |
300 |
|
سرترالین |
50 |
200 |
200 |
|
پاروکستین |
20 |
40-60 |
60 |
|
کلومیپرامین |
25 |
250-100 |
250-100 |
|
سیتالوپرام |
20 |
60-40 |
80 |
|
اس سیتالوپرام |
10 |
20 |
40 |
شایع ترین عوارض داروهای مهارکننده اختصاصی بازجذب سروتونین را می توان به سه دسته اصلی عوارض گوارشی( مثل تهوع، اسهال و..) ، اختلالات مربوط به سیستم عصبی مرکزی(همچون اختلال خواب، اثرات جانبی بر سیستم خارج هرمی) و اختلالات جنسی تقسیم بندی نمود.
توجه به این نکته ضروری است که بر خلاف عوارض جانبی گوارشی و سیستم عصبی مرکزی عوارض جنسی می تواند تا انتهای درمان ادامه یابد و این مطلب باید مد نظر روان پزشکان قرار گیرد.
کلومیپرامین
بر اساس گایدلاین ها توصیه می شود کلومیپرامین در بیمارانی که به حداقل دو داروی مهارکننده های انتخابی باز جذب سروتونین پاسخ درمانی مناسب نداده باشند، مورد استفاده قرار گیرد .کلومیپرامین تنها ضد افسردگی سه حلقه ای مؤثر در درمان اختلال OCD تلقی میگردد
کلومیپرامین همانند دیگر ضد افسردگی ها سه حلقه ای پنجره درمانی باریکی دارد و در صورت مصرف بیش از حد با عوارض خطرناکی چون طولانی شدن فاصله QT و آریتمی همراه است. بهتر است قبل از شروع درمان بیماران از لحاظ افکار و یا اقدام به خودکشی مورد ارزیابی قرار گیرند و در صورت وجود افکار و یا اقدام قبلی به خودکشی استفاده از دیگر انتخابهای درمانی مؤثر ارجحیت دارد. جهت تحمل عوارض جانبی و جلوگیری از قطع دارو توسط بیماران ، کلومیپرامین بایستی با دوز های پایین، 25 تا 50 میلی گرم در روز، و همراه با غذا آغاز گردد . در ابتدای درمان، جهت کاهش عوارض جانبی ، می توان دوزها را منقسم مصرف نمود اما پس از افزایش دوز دارو به هدف مورد نظر ، بهتر است دوز روزانه به طور کامل هنگام خواب مصرف گردد .
می توان در مدت 2 تا 4 هفته و بسته به تحمل بیمار دوز کلومیپرامین را به محدوده درمانی 150 تا 200 میلی گرم در روز افزایش داد. به دلیل احتمال بالای بروز عارضه تشنج در دوزهای بالای 250 میلی گرم در روز ، حداکثر دوز روزانه کلومیپرامین 250 میلی گرم توصیه می شود . مصرف طولانی مدت کلومیپرامین یکی از ریسک فاکتور های بروز تشنج تلقی میگردد و بهتر است مصرف این دارو در افراد با سابقه تشنج ، آسیب به سر و یا وجود هر بیماری که آستانه تشنج را کاهش می دهد با احتیاط همراه باشد. بهتر است قبل از شروع دارو در کودکان و افراد با نارسایی قلبی ، نوار قلبی[6] از بیماران دریافت شده و مورد بررسی قرار گیرد. افزایش در آنزیم های کبدی در 3 ماه اول درمان با کلومیپرامین بسیار شایع است و بهتر است قبل از شروع درمان آنزیم های کبدی چک گردد ، تغییرات آنزیم های کبدی پس از قطع درمان برگشت پذیر می باشد .
ونلافاکسین
ونلافاکسین مهار کننده بازجذب سروتونین و نوراپی نفرین(SNRI) به صورت وابسته به دوز می باشد. این دارو در دوزهای پایین ( کمتر از 150 گرم در روز) مهار کنده قوی بازجذب سروتونین محسوب می شود و همانند داروهای مهار کننده اختصاصی باز جذب سرتونین عمل می نماید. دو خصوصیت مهم، این دارو را از داروهای مهار کننده اختصاصی باز جذب سروتونین و دیگر ضد افسردگی ها متمایز می کند، اول این که این دارو کمترین اتصال پروتئینی را در ضد افسردگی ( حدود 30%) داراست. دوم آن که ونلافاکسین مهار کننده ایزوآنزیم های سیتوکروم P450 نمی باشد. دوز آن در اختلال وسواسی-اجباری 75 میلی گرم یک بار در روز برای فراورده پیوسته رهش بوده و در صورت استفاده از فراورده سریع رهش باید منقسم و سه بار در روز تجویز گردد و تا225 میلی گرم و حتی350 میلی گرم در روز از آن می توان استفاده کرد.
درمان OCD در موارد مقاوم یا پاسخ جزئی به درمان
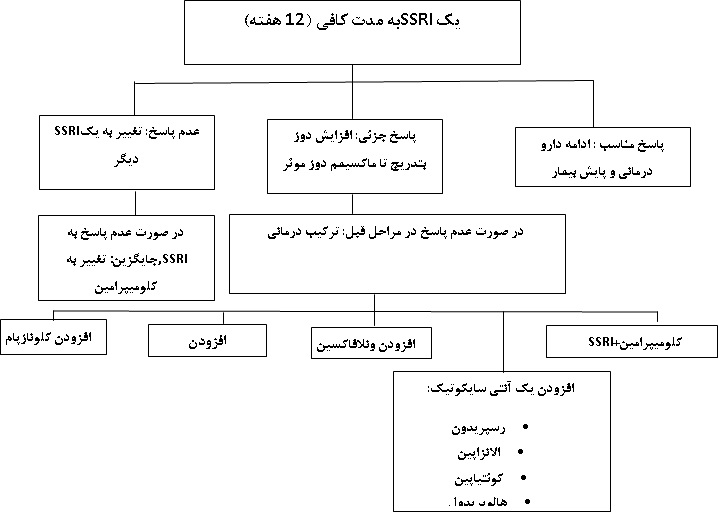
تقریباً ٪۲۰ از افرادی که به اولین داروی مهارکننده های انتخابی باز جذب سروتونین پاسخ درمانی نداده اند به داروی دیگری از همین دسته پاسخ خواهند داد . در این موارد توصیه می شود که داروی مهارکننده های انتخابی باز جذب سروتونین اول قطع شده و داروی دوم از همین دسته برای بیمار آغاز شود . در صورت عدم پاسخ دهی به داروی مهارکننده های انتخابی باز جذب سروتونین دوم ، کلومی پرامین انتخاب سوم خواهد بود که معمولاً در افرادی که به داروهای مهارکننده های انتخابی باز جذب سروتونین پاسخ درمانی نداده باشند، بسیار مؤثر عمل می کند . ترکیب مهارکننده های انتخابی باز جذب سروتونین با کلومیپرامین از درمان های مؤثر در بیمارانی است که پاسخ درمانی نسبی به تک درمانی نشان می دهند، البته توجه به تداخل دارویی کلومپیرامین و داروهای مهارکننده های انتخابی باز جذب سروتونین بایستی مد نظر قرار گیرد و بیمار تحت بررسی های دورهای باشد. داروهای آنتی سایکوتیک یکی دیگر از گزینه های درمان ترکیبی با داروهای مهارکننده های انتخابی باز جذب سروتونین و کلومیپرامین می باشند که می توانند در افرادی که همزمان از اختلال تیک رنج می برند مؤثر واقع شوند . از دیگر دارو هایی که در درمان اختلال OCD مقاوم استفاده می شوند ، می توان به ونلافاکسین، کلونازپام و میرتازاپین اشاره نمود. در مطالعات نشان داده شده است که افزودن داروی میرتازاپین به داروهای مهارکننده های انتخابی باز جذب سروتونین در بیماران مقاوم به درمان توام با اثرات درمانی قابل قبولی بوده است. تصویر 1 الگوریتم درمانی مراحل مختلف درمان OCD را نشان میدهد.
تداخلات دارویی
از زمان کشف داروهای ضد افسردگی تاکنون اطلاعات زیادی در زمینه تداخلات دارویی آن ها بدست آمده است . تداخلات دارویی در مورد برخی از داروهای مهار کننده اختصاصی باز جذب سروتونین از اهمیت خاصی برخورداراست.این داروها با مهار ایزوآنزیم هایی مختلف سیتوکروم P450 متابولیسم داروهای زیادی را مهار می کنند . غالباً اینتداخلات دارویی وابسته به دوز هستند و اهمیت بالینی آن ها به مواردی چون داروهای تحت تاثیر قرار گرفته از تداخل، پنجره درمانی داروی واجد تداخل و وجود یا عدم وجود متابولیت فعال برای داروی مورد نظر مربوط می شود . گرچه داروهای مهار کننده اختصاصی باز جذب سروتونین مهار کننده های قوی ایزوآنزیم هایی سیتوکروم P450 می باشند، اما تمایل آن ها در اتصال به انواع این ایزوآنزیم های مختلف متفاوت است . به عنوان مثال فلوکستین تمایل بالایی برای اتصال به ایزوآنزیم 2D6، اما فلووکسامین تمایل بالایی برای اتصال به ایزوآنزیم 1A2 دارد، هم چنین متابولیت فعال فلوکستین مهار کننده ضعیف ایزوآنزیم 3A4 می باشد . در مقایسه با فلوکستین ، سرترالین ، سیتالوپرام و اس سیتالوپرام با تداخل دارویی کمتری همراه می باشند . ایزوآنزیم 3A4 بیشترین میزان ایزوآنزیم های P450 را در بدن تشکیل می دهد، به نحوی که تقریبا نیمی از کل داروهای مصرفی از طریق این ایزوآنزیم متابولیزه می گردند، خوشبختانه تنها دو داروی ضد افسردگی ، فلووکسامین و نورفلوکستین ، مهار کننده های قوی این ایزوآنزیم به حساب می آیند. تداخلات دارویی خطرناکی که از طریق این مسیر متابولیسمی ایجاد می شود ، سمیت قلبی و آریتمی های بدخیم بطنی می باشند که در صورت مصرف این داروها با داروهای ترفنادین ، آستمیزول و سیزاپراید گزارش شده است. یکی دیگر از تداخلات بارز داروهای ضد افسردگی زمانی دیده می شود که فلوکستین با بنزودیازپین های تریازولی چون تریازولام ، آلپرازولام و میدازولام هم زمان مصرف گردد، در این شرایط باید دوز تریازولام %75 و دوز آلپرازولام %50 کاهش داده شود.
تصویر 1. الگوریتم دارودرمانی وسواس - اجباری
طول دوره درمان و سیر بالینی آن و ارزیابی پاسخ به درمان اختلال OCD
توصیه می شود که درمان مؤثر برای وسواس باید حداقل به مدت یک سال پس از آغاز پاسخ دهی ادامه پیدا کند تا خطر عود بیماری کاهش پیدا کند. در صورت تصمیم به قطع دارو باید دوز را به تدریج و با سرعت ٪۲۵ هر ۲-۱ ماه کاهش داد و در طی این دوره باید همیشه بیمار را از نظر عود علایم تحت نظر داشت. در صورتی که بیمار دو تا چهار دوره عود شدید یا سه تا چهار دوره عود با شدت کمتر را تجربه کند ، توصیه می شود برای مدت طولانی یا حتی تا آخر عمر دارو مصرف نماید. پاسخ به درمان دارویی در اختلال OCDتدریجی و در غالب موارد تأخیری است . بهبود اولیه عموما در ماه اول شروع درمان دیده می شود اما برای مشاهده حداکثر پاسخ درمانی ممکن است به 5 تا 6 ماه زمان نیاز باشد . جهت ارزیابی پاسخ درمانی با حداکثر دوز دارویی نیز بیمار باید 8 تا 12 هفته درمان را دریافت نماید .
تهیه وتنظیم
دکتر کیومرث امینی (دستیار داروسازی بالینی)
منابع
.1MckAY,D. Pharmacological Treatment of Obsessive–Compulsive Disorder and Relted Disorders. American Psychological Assocition.2019:245-265.
.2Zeind,C. Carvalho, M. Applied Therapeutics The Clinical Use of Drugs. 2018(11):1755-760.
.3Simpson,H. Pharmacotherapy for Obsessive Disorder in Adults. Up to DteWolters Kluwer.2019
.4Menchon,J. Bobes,J. Alamo,C. Alonso,P. Garcia-Portilla,M. et al. Pharmacological Treatment of Obsessive Compulsive Disorder in Adults:A Clinical Practice Guide line Based on the ADAPTEMethodology.2019(12):77-91.

ارسال نظر